 Анаболики
Анаболики Витамины
Витамины
Инструменты пользователя
Инструменты сайта
- Life support
- Лечение
- Что лечим
- Анальгетические средства
- Антибиотики
- Антигистаминные препараты
- Антидепрессанты
- Антикоагулянты
- Антисептические средства
- Диуретики
- Небензодиазепины (Z-препараты)
- Нейролептики
- Препараты, применяемые при химиотерапии
- Нестероидные противовоспалительные препараты
- Противогрибковые средства
- Противокашлевые препараты
- Противоопухолевые препараты
- Противорвотные средства
- Противосудорожные средства
- Все страницы
Содержание
Болезнь Кавасаки
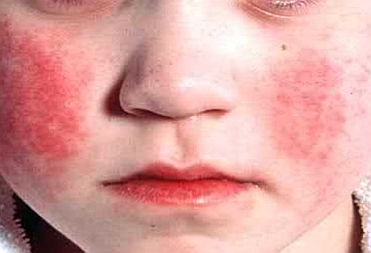 Болезнь Кавасаки, также известная как синдром Кавасаки, синдром кожно-слизистых лимфоузлов и слизисто-кожный лимфоузелковый синдром,1) представляет собой аутоиммунное заболевание, при котором среднего размера кровеносные сосуды по всему телу воспаляются. Она часто наблюдается у детей в возрасте до пяти лет. Она воздействует на многие системы органов, в основном, которые включают кровеносные сосуды, кожу, слизистые оболочки и лимфатические узлы. Она реже, но более серьезно воздействует на сердце, где она может вызывать фатальные аневризмы коронарных артерий у не подвергнутых лечению детей. Без лечения смертность может достигать 1%, обычно в течение шести недель после начала. При наличии лечения смертность составляет 0,17% в США.2) Часто предшествующая вирусная инфекция может играть роль в патогенезе болезни.3) Кожа, конъюнктива глаз и слизистые оболочки ротовой полости становятся красными и воспаленными. Опухание рук и стоп часто встречается, при этом лимфатические узлы на шее часто увеличены. Периодический жар, часто 37,8 °C (100,0 °F) или выше, является характерной чертой острой фазы болезни.4) У не подвергнутых лечению детей жар продолжается около 10 дней, но может длиться в диапазоне от пяти до 25 дней. Заболевание впервые было описано в 1967 г. Томисаку Кавасаки в Японии.5)
Болезнь Кавасаки, также известная как синдром Кавасаки, синдром кожно-слизистых лимфоузлов и слизисто-кожный лимфоузелковый синдром,1) представляет собой аутоиммунное заболевание, при котором среднего размера кровеносные сосуды по всему телу воспаляются. Она часто наблюдается у детей в возрасте до пяти лет. Она воздействует на многие системы органов, в основном, которые включают кровеносные сосуды, кожу, слизистые оболочки и лимфатические узлы. Она реже, но более серьезно воздействует на сердце, где она может вызывать фатальные аневризмы коронарных артерий у не подвергнутых лечению детей. Без лечения смертность может достигать 1%, обычно в течение шести недель после начала. При наличии лечения смертность составляет 0,17% в США.2) Часто предшествующая вирусная инфекция может играть роль в патогенезе болезни.3) Кожа, конъюнктива глаз и слизистые оболочки ротовой полости становятся красными и воспаленными. Опухание рук и стоп часто встречается, при этом лимфатические узлы на шее часто увеличены. Периодический жар, часто 37,8 °C (100,0 °F) или выше, является характерной чертой острой фазы болезни.4) У не подвергнутых лечению детей жар продолжается около 10 дней, но может длиться в диапазоне от пяти до 25 дней. Заболевание впервые было описано в 1967 г. Томисаку Кавасаки в Японии.5)
Классификация
Системный васкулит представляет собой воспалительное заболевание, воздействующее на артерии и вены по всему организму, которое обычно вызвано пролиферацией клеток, связанных с иммунной реакцией на патоген, либо аутоиммунной реакцией. Системный васкулит может быть классифицирован в соответствии с типом клеток, вовлеченных в пролиферацию, а также со специфическим типом повреждения ткани, наблюдающегося в стенках артерий и вен. Согласно данной схеме классификации системного васкулита, болезнь Кавасаки считается некротизирующим васкулитом (также носит название некротизирующий ангиит), который может быть определен гистологически за счет появления некроза (смерть ткани), фиброза и пролиферации клеток, связанных с воспалением внутреннего слоя сосудистой стенки. (Другие заболевания, указывающие на некротизирующий васкулит, включают нодозный полиартериит, гранулематоз с полиангиитом, пурпуру Шенлейна-Геноха и синдром Черджа-Стросса.) Болезнь Кавасаки может быть в дальнейшем классифицирована как васкулит сосудов среднего размера, воздействующий на средние и мелкие кровеносные сосуды,6) такие как малая кожная сосудистая сеть (вены и артерии в коже), которые по диаметру составляют от 50 до 100 мкм. Болезнь Кавасаки также считается первичным детским васкулитом, заболеванием, связанным с васкулитом, которое в основном воздействует на детей в возрасте до 18 лет.7) В последнее время основанная на всеобщем мнении оценка васкулита, наблюдающегося преимущественно у детей, привела к классификационной схеме для данных заболеваний с целью их различения, которая дает более точный набор диагностических критериев для каждого. Согласно данной классификации детского васкулита, болезнь Кавасаки является, снова, васкулитом преимущественно сосудов среднего размера. Также заболевание является аутоиммунной формой васкулита, которая не связывается с антинейтрофильными цитоплазматическими антителами в отличие от других васкулитных заболеваний, связанных с ними (такие как гранулематоз с полиангиитом, микроскопический полиангиит и синдром Черджа-Стросса). Данная категоризация считается незаменимой для соответствующего лечения.8)
Признаки и симптомы
Болезнь Кавасаки часто начинается с высокого устойчивого жара, который не откликается на обычное лечение парацетамолом (ацетаминофеном) или ибупрофеном. Это наиболее преобладающий симптом при болезни Кавасаки, характерная черта острой фазы течения болезни, обычно высокий (выше 39-40 °C), ремиттирующий и сопровождается чрезмерной раздражительностью.9) В последнее время сообщалось о наличии у пациентов атипичной или частичной болезни Кавасаки; тем не менее, это не наблюдается в 100% случаев. Первый день жара считается первым днем болезни, продолжительность жара составляет в среднем от одной до двух недель; в отсутствие лечения он может продолжаться от трех до четырех недель. Продолжительный жар связывается с более высокой встречаемостью поражения сердца. Он частично отвечает на жаропонижающие препараты и не прекращается с началом применения антибиотиков. Тем не менее, когда начата соответствующая терапия – внутривенный иммуноглобулин и аспирин – жар прекращается через два дня.10) Как сообщалось, билатеральное конъюнктивальное воспаление представляет собой наиболее распространенный симптом после жара. Обычно оно охватывает конъюнктиву глазного яблока, не сопровождается нагноением и безболезненно.11) Оно обычно начинается сразу после начала жара во время острой фазы течения болезни. Передний увеит может быть обнаружен на осмотре глаза с помощью целевой лампы.12) Ирит может возникать тоже. Роговичные отложения представляют собой другие глазные проявления (обнаружимы щелевой лампой, но обычно слишком мелкие, чтобы быть обнаружимыми для невооруженного глаза). Болезнь Кавасаки проявляется комплексом внутриротовых симптомов, наиболее характерные изменения представлены ярко-красными (эритема), припухлыми губами (отек) с вертикальным растрескиванием (фиссуры) и кровоточивостью. Слизистая ротоглотки может быть ярко-красной, а язык может иметь типичный наружный вид «малинового языка» (выраженная эритема с преобладанием на вкусовых бугорках). Данные внутриротовые симптомы вызваны типичным некротизирующим микроваскулитом с фибриноидным некрозом. Поражение шейных лимфоузлов наблюдается у от 50% до 75% пациентов, в то время как другие характерные особенности, по расчетам, наблюдаются у 90% пациентов, но иногда это может быть доминирующим симптомом.13) Согласно определению диагностического критерия, по меньшей мере один нарушенный лимфатический узел ≥ 1,5 см в диаметре должен быть включен. Подверженные воздействию заболевания лимфатические узлы безболезненны или минимально болезненны, нефлуктуирующие и негнойные; может наблюдаться эритема прилегающей кожи. Дети с жаром и шейным аденитом, не откликающиеся на антибиотики, имеют болезнь Кавасаки, считающуюся частью дифференциальных диагнозов.
Менее распространенные симптомы:
- Желудочно-кишечный тракт: диарея, боль в животе, рвота, нарушение функции печени, панкреатит, водянка желчного пузыря, паротит, холангит, кишечная инвагинация, псевдонепроходимость кишечника, асцит, инфаркт селезенки
- Опорно-двигательный аппарат: полиартрит и артралгия
- Сердечно-сосудистая система: миокардит, перикардит, тахикардия, порок сердца
- Мочеполовая система: уретрит, простатит, цистит, приапизм, интерстициальный нефрит, орхит, нефротический синдром
- Центральная нервная система: летаргия, субкома, асептический менингит и нейросенсорная глухота
- Дыхательная система: нехватка воздуха, гриппоподобное заболевание, плевральный выпот, ателектаз
- Кожа: эритема и уплотнение в месте вакцинации БЦЖ, борозды Бо и гангрена пальца
На острой стадии течения болезни изменения периферийных конечностей могут включать эритему ладоней и подошв, которые часто поражены острой демаркацией14) и часто сопровождаются болезненным, твердым отеком тыльной поверхности рук и ступней. Это является причиной, почему страдающие заболеванием дети часто отказываются удерживать объекты в руках и нести вес на ступнях. Позже, в течение фазы выздоровления или подострой фазы, шелушение пальцев рук и пальцев ног обычно начинается в околоногтевой зоне в течение от двух до трех недель после появления жара и может распространяться на ладони и подошвы. Приблизительно у 11% детей, страдающих заболеванием, шелушение кожи может продолжаться многие годы. По прошествии от одного до двух месяцев после возникновения жара могут развиться глубокие поперечные желобки на ногтях (борозды Бо),15) иногда ногти сходят.16) Наиболее распространенным кожным симптомом является диффузная макулезно-папулезная эритематозная сыпь, которая достаточно неспецифична. Сыпь изменяется с течением времени и характерно располагается на туловище; в дальнейшем может распространяться на лицо, конечности и промежность. Сообщалось о многих других формах кожных повреждений; они могут включать скарлатиноподобные, папулезные, крапивницеподобные поражения, многоформную эритему и пурпурные поражения; сообщалось даже о микропустулах.17) Они могут быть полиморфными, незудящими и обычно наблюдаются до пятого дня жара. Тем не менее, они никогда не бывают буллезными или везикулярными. На острой стадии болезни Кавасаки системные воспалительные изменения заметны на многих органах. Боль в суставах (артралгия) и припухлость, часто симметричные, и артрит также могут возникнуть. Миокардит, диарея, перикардит, вальвутит, асептический менингит, пневмония, лимфаденит и гепатит могут быть представлены и проявляются посредством наличия воспалительных клеток в подверженных воздействию тканях. Если остаются невылеченными, некоторые симптомы в конечном итоге будут ослабевать, но аневризмы коронарных артерий не улучшаются, что приводит к значительному риску летального исхода и инвалидности в связи с инфарктом миокарда. Если быстро приступить к лечению, в большинстве случаев можно избежать данного риска, при этом течение болезни будет короче. Другие сообщенные неспецифические симптомы включают кашель, насморк, мокроту, рвоту, головную боль и пароксизм.
Течение болезни может быть разделено на три клинические фазы:
- Острая пиретическая фаза, которая обычно длится от одной до двух недель, характеризуется жаром, конъюнктивальной инфекцией, эритемой слизистой оболочки ротовой полости, эритемой и опуханием рук и ступней, сыпью, поражением шейных лимфатических узлов, асептическим менингитом, диареей и печеночной дисфункцией. Миокардит часто встречается в это время, также может быть представлен перикардиальный выпот. Коронарный артериит может наблюдаться, но аневризмы, как правило, не обнаружимы на эхокардиографии.
- Подострая фаза начинается, когда жар, сыпь и лимфаденопатия прекращаются спустя от одной до двух недель после появления жара, но раздражительность, анорексия и конъюнктивальная инфекция сохраняются. Шелушение пальцев рук и ног, а также тромбоцитоз наблюдаются на данной стадии, которые обычно длятся до четырех недель после начала жара. Аневризмы коронарных артерий обычно развиваются на данной стадии, при этом риск внезапной смерти наиболее высок.18)». Journal of Cardiography (in Japanese) 11 (1): 89–104. PMID 7264399. )]
- Фаза выздоровления начинается, когда все клинические признаки болезни исчезли, и продолжается до тех пор, пока скорость оседания эритроцитов не вернется к нормальной, обычно от шести до восьми недель с начала заболевания.
Клинические проявления у взрослых и детей различаются, так, шейные взрослые в большей степени подвержены воздействию на лимфатические узлы (93% взрослых по сравнению с 15% детей), гепатиту (65% по сравнению с 10%) и артралгии (61% против 24-38%).19) Некоторые пациенты имеют атипичные проявления и могут не страдать обычными симптомами. Это наблюдается, в частности, у младенцев; данные пациенты находятся в группе повышенного риска аневризм сердечных артерий.
Осложнения
Сердечные
Сердечные осложнения представляют собой наиболее важный аспект болезни Кавасаки. Это основная причина сердечно-сосудистых заболеваний, приобретаемых в детстве, в Соединенных Штатах и Японии. В развитых странах она заменяется острой ревматической лихорадкой в качестве наиболее распространенной причины приобретенных в детстве сердечно-сосудистых заболеваний. Аневризмы коронарных артерий возникают в качестве осложнения васкулита у 20-25% не подвергнутых лечению детей.20) Они впервые обнаруживаются в среднем по прошествии 10 дней болезни, а пиковая частота появления дилатации или аневризм коронарных артерий наблюдается в течение четырех недель после начала заболевания. Аневризмы классифицируются на мелкие (внутренний диаметр сосудистой стенки <5 мм), средние (диаметр в диапазоне 5–8 мм) и крупные (диаметр > 8 мм). Мешковидные и фузиформные аневризмы обычно развиваются между 18 и 25 днями после начала болезни. Даже при лечении высокими дозами ВВИГ на протяжении первых 10 дней течения болезни, у 5% детей с болезнью Кавасаки развивается по меньшей мере временная дилатация коронарных артерий, а у 1% развиваются крупные аневризмы. Летальный исход может произойти в связи либо с инфарктом миокарда за счет образования тромбов в аневризме коронарной артерии, либо в связи с разрывом крупной аневризмы коронарной артерии. Летальный исход наиболее часто наблюдается со второй по 12 неделю после начала болезни. Могут быть выявлены многие факторы риска, предшествующие аневризмам коронарных артерий, включая устойчивый жар после терапии ВВИГ, низкая концентрация гемоглобина, низкая концентрация альбумина , большое число белых кровяных тел, высокое количество палочкоядерных нейтрофилов, высокая концентрация C-реактивного белка, мужской пол и возраст менее одного года.21) Повреждения коронарных артерий в результате болезни Кавасаки динамически меняются с течением времени. Рассасывание спустя от одной до двух недель после начала болезни наблюдается в половине сосудов с аневризмами. Сужение коронарной артерии, которое возникает как результат процесса заживлении стенки сосуда, часто ведет к значительной обструкции кровеносного сосуда и приводит к тому, что сердце не получает достаточного количества крови и кислорода. Это в конечном итоге может привести к омертвению тканей сердечной мышцы (инфаркт миокарда).22) Инфаркт миокарда, вызванный тромботической окклюзией в аневризматической, стенозированной, либо в аневризматической и стенозированной коронарной артерии, представляет собой основную причину летального исхода от болезни Кавасаки. Наивысший риск инфаркта миокарда возникает в первый год течения болезни. Инфаркт миокарда у детей представлен симптомами, отличающимися от взрослых. Основными симптомами являются шок, беспокойство, рвота и боль в животе; боль в груди широко распространена у более старших детей. У большинства данных детей обострение возникает во время сна или отдыха, при этом около одной трети обострений бессимптомны. Недостаточность клапанов, в частности митрального или трехстворчатого клапанов, часто наблюдается на острой стадии течения болезни Кавасаки в связи с воспалением сердечного клапана или вызванной воспалением сердечной мышцы миокардиальной дисфункцией, независимо от вовлеченности коронарных артерий. Данные поражения в большинстве своем исчезают с прекращением острой фазы болезни, но небольшая группа повреждений сохраняется и прогрессирует. Также наблюдается аортальная или митральная недостаточность с поздним началом, вызванная истончением или деформацией фиброзных клапанов, при этом временной промежуток составляет от нескольких месяцев до лет после начала болезни Кавасаки. Некоторые из этих повреждений вызывают необходимость замены клапана.
Другие
Были описаны и другие осложнения болезни Кавасаки, такие как аневризмы других артерий: аортальная аневризма, при этом большое число случаев включает брюшную аорту, аневризму подмышечной артерии, аневризму брахицефальной артерии,23) аневризмы подвздошной и бедренной артерий и аневризму почечной артерии. Могут возникать другие сосудистые осложнения, такие как повышенное истончение стенки и сниженное растяжение каротидных артерий, аорты и плечелучевой артерии.24) Данное изменение сосудистого тонуса происходит за счет эндотелиальной дисфункции. Кроме того, дети с болезнью Кавасаки, с или без осложнений в отношении коронарных артерий, могут иметь более неблагоприятный сердечнососудистый профиль риска, такой как повышенное кровяное давление, ожирение и отклоняющийся от нормы профиль липидов в сыворотке. Желудочно-кишечные осложнения болезни Кавасаки аналогичны наблюдаемым при пурпуре Шенлейна-Геноха, таким как: непроходимость кишечника, отек толстого кишечника, ишемия кишечника, псевдонепроходимость кишечника и острый живот. Изменения глаз, связанные с заболеванием, описываются с 1980-х, и представляют собой увеит, иридоциклит, конъюнктивальное кровоизлияние,25) неврит зрительного нерва, амавроз и закупорку зрительной артерии. Также может быть обнаружен некротизирующий васкулит, прогрессирующий в периферийную гангрену. О неврологических осложнениях за счет повреждений центральной нервной системы сообщается значительно часто.26) Обнаруженные неврологические осложнения включают менингоэнцефалит, субдуральный выпот, церебральную гипоперфузию, ишемию головного мозга и инфаркт, инфаркт мозжечка, проявляющиеся посредством пароксизмов, хореи, гемиплегии, спутанности сознания, летаргии и комы, или даже инфаркт головного мозга без неврологических проявлений.27) Другие неврологические осложнения в результате вовлеченности черепно-мозгового нерва проявляются в качестве атаксии, прозопоплегии и нейросенсорной потери волос. Поведенческие изменения, предположительно вызванные местной церебральной гипоперфузией, могут включать дефицит внимания, дефицит познания, эмоциональные нарушения (эмоциональная неустойчивость, страх темноты и ночные кошмары) и проблемы интернализации (тревожность, депрессивное или агрессивное поведение).28)
Причины
 Так как причины(а) болезни Кавасаки остаются неизвестными, заболевание более точно описывается как синдром Кавасаки. Как и у всех аутоиммунных заболеваний, ее причина заключается предположительно во взаимодействии генетических факторов и факторов окружающей среды, возможно, включая инфекцию. Специфическая причина не известна,29) но существующие на сегодняшний день теории сосредоточены преимущественно на иммунологических причинах. Свидетельства в основном указывают на инфекционную этиологию, но продолжаются споры относительно того, заключается ли причина в обычном антигенном веществе или в суперантигене. Исследователи детской больницы г. Бостон сообщили, что «некоторые исследования обнаружили связь между возникновением болезни Кавасаки и недавним воздействием чистки ковров или проживанием около стоячих водоемов; тем не менее, причина и действие не были установлены.» Другие данные демонстрируют очевидную связь между болезнью Кавасаки и тропосферными ветровыми режимами; ветра, дующие из Центральной Азии, связываются со случаями болезни Кавасаки в Японии, на Гавайях и в Сан Диего. Данная связь с тропосферными ветрами модулируется по сезонной и межгодовой временной шкале Эль-Ниньо – феномен южной осцилляции,30) в дальнейшем свидетельствуя, что агент, отвечающий за заболевание, представляет собой переносимый ветром патоген. Мероприятия представлены процессом определения подозрительного патогена в воздухоочистных сооружениях, установленных на высоте над Японией. Была установлена связь с однонуклеотидным полиморфизмом в гене ITPKC, который кодирует фермент, отрицательно регулирующий активацию T-клеток. Независимо от места проживания, у японских детей более часто проявляется болезнь по сравнению с другими детьми, что свидетельствует о генетической предрасположенности. Серотип HLA-B51 связывается с эндемическими случаями заболевания.
Так как причины(а) болезни Кавасаки остаются неизвестными, заболевание более точно описывается как синдром Кавасаки. Как и у всех аутоиммунных заболеваний, ее причина заключается предположительно во взаимодействии генетических факторов и факторов окружающей среды, возможно, включая инфекцию. Специфическая причина не известна,29) но существующие на сегодняшний день теории сосредоточены преимущественно на иммунологических причинах. Свидетельства в основном указывают на инфекционную этиологию, но продолжаются споры относительно того, заключается ли причина в обычном антигенном веществе или в суперантигене. Исследователи детской больницы г. Бостон сообщили, что «некоторые исследования обнаружили связь между возникновением болезни Кавасаки и недавним воздействием чистки ковров или проживанием около стоячих водоемов; тем не менее, причина и действие не были установлены.» Другие данные демонстрируют очевидную связь между болезнью Кавасаки и тропосферными ветровыми режимами; ветра, дующие из Центральной Азии, связываются со случаями болезни Кавасаки в Японии, на Гавайях и в Сан Диего. Данная связь с тропосферными ветрами модулируется по сезонной и межгодовой временной шкале Эль-Ниньо – феномен южной осцилляции,30) в дальнейшем свидетельствуя, что агент, отвечающий за заболевание, представляет собой переносимый ветром патоген. Мероприятия представлены процессом определения подозрительного патогена в воздухоочистных сооружениях, установленных на высоте над Японией. Была установлена связь с однонуклеотидным полиморфизмом в гене ITPKC, который кодирует фермент, отрицательно регулирующий активацию T-клеток. Независимо от места проживания, у японских детей более часто проявляется болезнь по сравнению с другими детьми, что свидетельствует о генетической предрасположенности. Серотип HLA-B51 связывается с эндемическими случаями заболевания.
Диагностика
Болезнь Кавасаки может быть диагностирована только клинически (то есть посредством клинических признаков и симптомов). Не существует специфических лабораторных тестов для данного заболевания. Диагноз установить сложно, особенно на ранней стадии течения болезни, и часто детям не ставится диагноз до тех пор, пока их не осмотрят несколько специалистов здравоохранения. Многие другие серьезные заболевания могут вызывать сходные симптомы и должны учитываться в дифференциальном диагнозе, включая скарлатину, токсический шок, ювенильный идиопатический артрит и детское отравление ртутью (детская акродиния). Обычно пятидневного жара31) и четырех из пяти диагностических критериев достаточно для постановки диагноза.
Критерии включают:
- Эритему губ или полости рта, либо растрескивание губ
- Сыпь на туловище
- Припухлость или эритема рук и ступней
- Красные глаза (конъюнктивальная инфекция)
- Распухший лимфатический узел на шее, как минимум 15 мм по размеру
Многие дети, в особенности младенцы, в конечном итоге получают диагноз болезнь Кавасаки, не демонстрируя все из вышеуказанных критериев. Фактически, многие эксперты в настоящее время рекомендуют лечение болезни Кавасаки, если прошло только три дня жара и представлены как минимум три диагностических критерия, особенно если другие тесты обнаружили отклонения от нормы, соответствующие болезни Кавасаки. В дополнение, диагноз может быть поставлен точно за счет обнаружения аневризм коронарных артерий в надлежащих клинических условиях.
Вмешательства
Физическое обследование покажет многие из особенностей, перечисленных выше.
Анализы крови:
- Общий анализ крови может обнаружить нормоцитарную анемию и, в конечном итоге, тромбоцитоз.
- Скорость оседания эритроцитов будет повышенной.
- C-реактивный белок будет повышен.
- Функциональные тесты печени могут показать наличие воспаления печени и низкий уровень сывороточного альбумина.
Другие проводимые по соглашению тесты включают:
- Электрокардиограмма может показать наличие дисфункции желудочка или, изредка, аритмию в связи с миокардитом.
- Эхокардиограмма может показать малозаметные изменения коронарных артерий или, позднее, истинные аневризмы.
- Ультразвуковая или компьютеризированная томография может показать гидропсы (увеличения) желчного пузыря.
- Анализ мочи может показать уровень белых кровяных тел и белка в моче (пиурия и протеинурия) без очевидного бактериального роста.
- Люмбарная пункция может показать наличие асептического менингита.
- Рентгеноангиография исторически использовалась для обнаружения аневризм коронарных артерий и остается золотым стандартом их обнаружения, но редко используется в наши дни, если аневризмы коронарных артерий уже были обнаружены на электрокардиографии.
- Биопсия височной артерии
Лечение
 Дети с болезнью Кавасаки должны быть госпитализированы и наблюдаться врачом, который имеет опыт работы с заболеванием. В академическом медицинском центре уход за больным часто делится между педиатрической кардиологией, педиатрической ревматологией и педиатрическими специалистами по инфекционным заболеваниям (хотя специфический возбудитель инфекции все еще не определен). Лечение должно начинаться сразу же после постановки диагноза во избежание повреждений коронарных артерий. Внутривенный иммуноглобулин (ВВИГ) представляет собой стандартное лечение болезни Кавасаки32) и принимается в высоких дозах, при этом значительные улучшения обычно наблюдаются в течение 24 часов. Если жар не отвечает на лечение, может использоваться дополнительная доза. В редких случаях ребенок может получить третью дозу. ВВИГ сам по себе наиболее полезен в течение первых семи дней после начала жара в отношении предотвращения появления аневризм коронарных артерий. Терапия салициловой кислотой, в частности, аспирином, остается важной составляющей лечения (хотя подвергается сомнению некоторыми), но салицилаты в отдельности не настолько эффективны, как ВВИГ. Аспириновая терапия начинается в высоких дозах и продолжается до тех пор, пока жар не спадет, и затем продолжается с использованием низких доз, когда пациент возвращается домой, обычно на протяжении двух месяцев, с целью предотвращения образования тромбов. За исключением болезни Кавасаки и небольшого количества других показаний, аспирин обычно не рекомендуется к приему детьми по причине его связи с синдромом Рейе. Поскольку дети с болезнью Кавасаки принимают аспирин на протяжении до нескольких месяцев, требуется вакцинация против ветряной оспы и гриппа, так как данные инфекции наиболее часто вызывают синдром Рейе.33) Кортикостероиды также используются, особенно когда другие средства лечения оказались неэффективны или симптомы вернулись, но в рандомизированном контролируемом исследовании добавление кортикостероида к иммуноглобулину и аспирину не улучшило результаты. Кроме того, использование кортикостероидов в условиях болезни Кавасаки связывается с повышенным риском возникновения аневризмы коронарной артерии, таким образом, использование кортикостероидов, как правило, противопоказано в данных обстоятельствах. В случаях болезни Кавасаки, трудно поддающейся лечению ВВИГ, циклофосфамид и плазмаферез исследовались в качестве возможных средств лечения с изменчивыми результатами. Антагонист рецептора ИЛ-1 (анакинра) может предотвращать коронарное повреждение у мышиной модели вычленения колена. Данное предотвращение обнаруживается даже при трехдневной задержке лечения у мышей. Существуют способы лечения ирита и других глазных симптомов. Другой способ лечения может включать применение инфликсимаба. Инфликсимаб действует посредством связывания с фактором некроза опухолей альфа.34)
Дети с болезнью Кавасаки должны быть госпитализированы и наблюдаться врачом, который имеет опыт работы с заболеванием. В академическом медицинском центре уход за больным часто делится между педиатрической кардиологией, педиатрической ревматологией и педиатрическими специалистами по инфекционным заболеваниям (хотя специфический возбудитель инфекции все еще не определен). Лечение должно начинаться сразу же после постановки диагноза во избежание повреждений коронарных артерий. Внутривенный иммуноглобулин (ВВИГ) представляет собой стандартное лечение болезни Кавасаки32) и принимается в высоких дозах, при этом значительные улучшения обычно наблюдаются в течение 24 часов. Если жар не отвечает на лечение, может использоваться дополнительная доза. В редких случаях ребенок может получить третью дозу. ВВИГ сам по себе наиболее полезен в течение первых семи дней после начала жара в отношении предотвращения появления аневризм коронарных артерий. Терапия салициловой кислотой, в частности, аспирином, остается важной составляющей лечения (хотя подвергается сомнению некоторыми), но салицилаты в отдельности не настолько эффективны, как ВВИГ. Аспириновая терапия начинается в высоких дозах и продолжается до тех пор, пока жар не спадет, и затем продолжается с использованием низких доз, когда пациент возвращается домой, обычно на протяжении двух месяцев, с целью предотвращения образования тромбов. За исключением болезни Кавасаки и небольшого количества других показаний, аспирин обычно не рекомендуется к приему детьми по причине его связи с синдромом Рейе. Поскольку дети с болезнью Кавасаки принимают аспирин на протяжении до нескольких месяцев, требуется вакцинация против ветряной оспы и гриппа, так как данные инфекции наиболее часто вызывают синдром Рейе.33) Кортикостероиды также используются, особенно когда другие средства лечения оказались неэффективны или симптомы вернулись, но в рандомизированном контролируемом исследовании добавление кортикостероида к иммуноглобулину и аспирину не улучшило результаты. Кроме того, использование кортикостероидов в условиях болезни Кавасаки связывается с повышенным риском возникновения аневризмы коронарной артерии, таким образом, использование кортикостероидов, как правило, противопоказано в данных обстоятельствах. В случаях болезни Кавасаки, трудно поддающейся лечению ВВИГ, циклофосфамид и плазмаферез исследовались в качестве возможных средств лечения с изменчивыми результатами. Антагонист рецептора ИЛ-1 (анакинра) может предотвращать коронарное повреждение у мышиной модели вычленения колена. Данное предотвращение обнаруживается даже при трехдневной задержке лечения у мышей. Существуют способы лечения ирита и других глазных симптомов. Другой способ лечения может включать применение инфликсимаба. Инфликсимаб действует посредством связывания с фактором некроза опухолей альфа.34)
Прогноз
За счет раннего лечения можно ожидать быстрого устранения острых симптомов, при этом риск возникновения аневризм коронарных артерий значительно снижается. При отсутствии лечения острые симптомы болезни Кавасаки самокупируются (то есть пациент в конечном итоге восстанавливается), но риск вовлечения коронарных артерий намного выше. В целом, около 2% пациентов умирает от осложнений коронарного васкулита. Пациенты, страдавшие болезнью Кавасаки, должны делать эхокардиограмму изначально каждые несколько недель, а затем каждые один или два года с целью обследования прогрессирования сердечного осложнения. Лабораторные свидетельства повышенного воспаления в сочетании с демографическими особенностями (мужской пол, возраст менее шести месяцев или более восьми лет) и неполноценный отклик на терапию ВВИГ создают профиль пациентов с повышенным риском болезни Кавасаки.35) Вероятно, что аневризма в значительной степени характеризуется ее первоначальным размером, при этом мелкие аневризмы имеют большую вероятность регрессии. Другие факторы, положительно связанные с регрессией аневризм, включают возраст до года на начло болезни Кавасаки, фузиформная, а не мешковидная, морфология аневризмы, а также расположение аневризмы в дистальном коронарном сегменте. Повышенная степень прогрессирования до стеноза наблюдается среди тех, у кого развиты крупные аневризмы. Худший прогноз ожидает детей с крупными аневризмами.36) Данный серьезный результат может требовать такого дальнейшего лечения, как чрескожная транслюминальная ангиопластика, стентирование коронарной артерии, имплантация аппарата искусственного кровообращения и даже пересадка сердца. Возврат симптомов может наблюдаться вскоре после первоначального лечения ВВИГ. Обычно это требует повторной госпитализации и лечения. Лечение ВВИГ может вызвать аллергические и неаллергические острые реакции, асептический менингит, гиперволемию и, в редких случаях, другие серьезные реакции. В целом, представляющие угрозу жизни осложнения, вытекающие из лечения болезни Кавасаки, достаточно редки, особенно по сравнению с рисками, связанными отсутствием лечения. Кроме того, имеются свидетельства, что болезнь Кавасаки изменяет обмен жиров, который сохраняется после клинической регрессии заболевания.
Эпидемиология
Болезни Кавасаки в большей степени подвержены мальчики, чем девочки, при этом люди азиатской этнической принадлежности, в частности, население Японии и Кореи, наиболее предрасположены, а также люди афро-карибской этнической принадлежности. Заболевание редко встречалось у жителей Кавказа до последних нескольких десятилетий, при этом встречаемость колеблется от страны к стране. На сегодняшний день болезнь Кавасаки представляет собой наиболее часто диагностируемый педиатрический васкулит в мире. Бесспорно, наивысшая встречаемость болезни Кавасаки наблюдается в Японии, при этом более недавнее исследование оценивает встречаемость в 218,6 на 100000 детей в возрасте до пяти лет (примерно один на 450 детей). В соответствии с данной степенью встречаемости более чем у одного из 150 детей в Японии в течение жизни развивается болезнь Кавасаки. Тем не менее, встречаемость в Соединенных Штатах повышается. Болезнь Кавасаки представляет собой преимущественно заболевание маленьких детей, при этом 80% пациентов в возрасте менее пяти лет. Около 2000-4000 случаев устанавливается в США каждый год (от 9 до 19 на 100000 детей младше пяти лет).37) В Великобритании расчеты встречаемости варьируются по причине редкости болезни Кавасаки. Тем не менее, утверждается, что болезнью страдает менее одного человека на 25000 людей. Встречаемость болезни удвоилась с 1991 по 2000 г., при этом четыре случая на 100000 детей в 1991 г. сравнивается с восемью случаями на 100000 в 2000 г.
История
О заболевании впервые заявил Томисаку Кавасаки у четырехлетнего ребенка с сыпью и жаром в госпитале Красного Креста в Токио в январе 1961 г., а позднее опубликовал отчет о 50 похожих случаях. Позже Кавасаки и коллеги были убеждены в определенной сердечной вовлеченности, когда они исследовали и сообщили о 23 случаях, из которых 11 (48%) пациентов демонстрировали отклонения от нормы, обнаруженные посредством электрокардиограммы. В 1974 г. первое описание данного заболевания было опубликовано в англоязычной литературе. В 1976 г. Мелиш и другие описали аналогичное заболевания у 16 детей на Гавайях. Мелиш и Кавасаки независимо друг от руга разработали аналогичные диагностические критерии заболевания, которые используются на сегодняшний день для постановки диагноза классической болезни Кавасаки. Был поднят вопрос, появилась ли болезнь в течение периода с 1960 по 1970 г., но позднее сохраненное сердце семилетнего мальчика, умершего в 1870 г., было исследовано, в результате чего были обнаружены три аневризмы коронарных артерий с тромбами, а также патологические изменения, соответствующие болезни Кавасаки. Болезнь Кавасаки на сегодняшний день определяется по всему миру. В США и других развитых странах она заменяется острой ревматической лихорадкой в качестве наиболее распространенной причины приобретенных в детстве сердечно-сосудистых заболеваний.38)
:Tags
Читать еще: NPY (Нейропептид Y) , Анастрозол (Аримидекс) , Аутоиммунные заболевания , Дегидроаскорбиновая кислота , Паксил (Рексетин) ,
Список использованной литературы:
Понравилась статья? Поделитесь ей в соцсетях:
Инструменты страницы
Боковая панель
Подпишитесь на новости
Если вы желаете быть в курсе новых материалов, которые публикуются на нашем сайте, подпишитесь на рассылку!
