Инструменты пользователя
Инструменты сайта
- Life support
- Афродизиаки
- Липолитические (жиросжигающие) средства
- Ноотропные средства
- Нейропротекторы
- Снотворные средства
- Спортивная медицина
- Гормоны и гормональные препараты
- Анаболические/андрогенные стероиды
- Пептиды
- Селективные модуляторы андрогенных рецепторов (SARM/САРМ)
- Аминокислоты
- Витамины
- Растения
- Алкалоиды
- Лечение
- Что лечим
- Анальгетические средства
- Антибиотики
- Антигистаминные препараты
- Антидепрессанты
- Антикоагулянты
- Антисептические средства
- Диуретики
- Небензодиазепины (Z-препараты)
- Нейролептики
- Препараты, применяемые при химиотерапии
- Нестероидные противовоспалительные препараты
- Противогрибковые средства
- Противокашлевые препараты
- Противоопухолевые препараты
- Противорвотные средства
- Противосудорожные средства
- Все страницы
Содержание
Алкогольная болезнь печени (АБП)
 Алкогольная болезнь печени – это понятие, объединяющее такие проявления поражения печени вследствие злоупотребления алкоголем, как жировая дегенерация печени, алкогольный гепатит и хронический гепатит, который сопровождается фиброзом или циррозом печени.1)
АБП – это наиболее распространенная причина поражения печени в Западных странах. И хотя стеатоз (ожирение печени) грозит всем тем, кто на протяжении длительного времени злоупотребляет алкоголем, данный процесс является обратимым и с течением времени проходит. Гепатит или цирроз развивается лишь у 15–20% хронических пьяниц; эти заболевания проявляются либо одновременно, либо одно за другим.
Сам механизм разрушения алкоголем печени до конца не изучен. 80% принятого алкоголя проходит через печень, где из него удаляются вредные токсины. При хроническом употреблении алкогольных напитков в организме начинают вырабатываться воспалительные цитокины (ФНО-альфа, интерлейкин - 6 [ИЛ6] и интерлейкин - 8 [ИЛ8]), а также происходят такие процессы, как окислительный стресс, пероксидация липидлов и токсическое воздействие альдегидов уксусной кислоты. Все эти факторы провоцируют воспаление, апоптоз и, впоследствии, фиброз клеток печени. Причина этих явлений до сих пор не установлена. Более того, наша печень обладает огромным потенциалом к регенерации и, даже когда 75% гепатоцитов «погибают», печень продолжает нормально функционировать. 2)
Алкогольная болезнь печени – это понятие, объединяющее такие проявления поражения печени вследствие злоупотребления алкоголем, как жировая дегенерация печени, алкогольный гепатит и хронический гепатит, который сопровождается фиброзом или циррозом печени.1)
АБП – это наиболее распространенная причина поражения печени в Западных странах. И хотя стеатоз (ожирение печени) грозит всем тем, кто на протяжении длительного времени злоупотребляет алкоголем, данный процесс является обратимым и с течением времени проходит. Гепатит или цирроз развивается лишь у 15–20% хронических пьяниц; эти заболевания проявляются либо одновременно, либо одно за другим.
Сам механизм разрушения алкоголем печени до конца не изучен. 80% принятого алкоголя проходит через печень, где из него удаляются вредные токсины. При хроническом употреблении алкогольных напитков в организме начинают вырабатываться воспалительные цитокины (ФНО-альфа, интерлейкин - 6 [ИЛ6] и интерлейкин - 8 [ИЛ8]), а также происходят такие процессы, как окислительный стресс, пероксидация липидлов и токсическое воздействие альдегидов уксусной кислоты. Все эти факторы провоцируют воспаление, апоптоз и, впоследствии, фиброз клеток печени. Причина этих явлений до сих пор не установлена. Более того, наша печень обладает огромным потенциалом к регенерации и, даже когда 75% гепатоцитов «погибают», печень продолжает нормально функционировать. 2)
Факторы риска
На сегодняшний день можно выделить следующие факторы риска развития АБП:
- Количество принятого алкоголя: Ежедневное употребление 60–80г алкоголя (приблизительно 75–100 мл/день) на протяжении 20 лет и более для мужчин, или 20г/день (около 25 мл/день) для женщин значительно повышает риск развития гепатита и фиброза печени (с обычных 7% до 47%).
- Модель потребления алкоголя: У людей, выпивающих между приемами пищи, в 3 раза повышается риск развития АБП.
- Пол: Женщины в 2 раза чаще заболевают АБП, чем мужчины, причем для этого им требуются меньшие дозы при менее длительном употреблении алкоголя. Объяснением данному феномену является тот факт, что в женском организме в кишечник поступает меньшее количество алкоголь-дегидрогеназы, жировая прослойка толще и жиры усваиваются по-разному (что связано с менструальным циклом).
- Гепатит C (инфекционное заболевание): Употребление алкоголя на фоне гепатита С значительно ускоряет процесс токсического поражения печени.
- Генетическая предрасположенность: Существует генетическая предрасположенность как к алкоголизму, так и к развитию АБП. Если говорить о близнецах, то в случае однояйцевых, чаще алкоголиками становятся оба (то же касается цирроза печени), тогда как у разно-яйцевых близнецов риск заражения (обоих) не столь высок. Эта закономерность объясняется полиморфизмами ферментов, которые участвуют в расщеплении и усвоении алкоголя, таких, как АДГ (алкоголь-дегидрогеназа), АЛДГ, CYP4502E1, а также митохондриальной дисфункцией и полиморфизмом цитокинов. И все же ученые несклонны связывать АБП с полиморфизмами как таковыми.
- Переизбыток железа (гемохроматоз)
- Диета: при недоедании, особенно в случае дефицита витаминов А и Е, поражение алкоголем печени усугубляется, поскольку клетки печени попросту не регенерируются. Этот факт ни в коем случае нельзя оставлять без внимания, ведь алкоголики, как правило, недоедают, страдают анорексией и энцефалопатией.
Патофизиология
Жировое перерождение
Жировое перерождение, или стеатоз, развивается вследствие отложения жирных кислот в клетках печени. Под микроскопом это выглядит как капельки жира. На фоне алкоголизма вся область печени заполняется довольно крупными капельками жира (крупнокапельная жировая инфильтрация гепатоцитов), причем зачастую это начинается практически сразу (спустя несколько дней), если человек ежедневно напивается. Под действием фермента алкоголь-дегидрогеназы (АДГ) алкоголь расщепляется до состояния альдегида уксусной кислоты, который, под действием альдегид-дегидрогеназе (АЛДГ), принимает форму уксусной кислоты, которая в конечном итоге окисляется до состояния углекислого газа (CO2) и воды ( H2O). Метаболитом данной реакции является НАДН, соотношение которого по отношению к НАД+ меняется. При повышенной концентрации НАДН начинается синтез жирных кислот, тогда как снижение уровня НАД приводит к замедлению окисления ЖК. Впоследствии высокая концентрация жирных кислот является своего рода сигналом для клеток печени для объединения их с глицеролом, в результате чего образуются триглицериды. По мере накопления этих триглицеридов в печени, происходит ее жировое перерождение.
Алкогольный гепатит
Алкогольный гепатит характеризуется воспалением гепатоцитов. Алкогольный гепатит развивается у 10% - 35% хронических пьяниц (НИПЗАА , 1993). И хотя гепатит не связан напрямую с дозой выпитого алкоголя, у некоторых людей подобного рода зависимость выражена сильнее, чем у других. Речь идет об алкогольном жировом некрозе, а вышеописанное воспаление приводит к развитию фиброза печеночных тканей. По мнению ученых, воспалительные цитокины (ФНО-альфа, ИЛ-6 и ИЛ-8) необходимы для начала и поддержания процесса токсического поражения печени, вызывая апоптоз (гибель клеток) и некроз. Вероятно, повышенная активность ФНО-α связана с повышенной проницаемостью кишечника вследствие АБП. Все это облегчает всасывание кишечного эндотоксина в воротное кровообращение. После этого купферовские клетки печени буквально «пожирают» эндотоксин, тем самым стимулируя высвобождение ФНО-α, который, в свою очередь, активируя каспазу, «включает» апоптические каналы, вызывая апоптоз (гибель клеток).
Цирроз
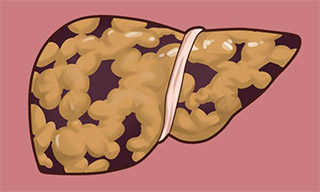 Циррозом называют позднюю стадию АБК, которая характеризуется воспалением (клеточным отеком), фиброзом (затвердением клеток) и повреждением клеточных мембран, которые препятствуют попаданию в организм различных химических токсинов; на фоне цирроза печень покрывается рубцами, после чего начинается некроз (омертвение тканей). Цирроз печени развивается у 10% - 20% хронических алкоголиков (НИПЗАА, 1993). Вероятно, алкогольный фиброз является следствием деятельности альдегида уксусной кислоты, которая стимулирует отложение коллагена в звездчатых эндотелиоцитах печени.3) Синтез оксидантов (производных НАДФН оксидазы и/или цитохрома P-450 2E1) на фоне «нагромождения» аддуктов белков альдегида уксусной кислоты приводит к повреждению клеточной мембраны. Симптомы: желтуха (пожелтение кожи), увеличение печени в размерах, а также боль в области печени и болезненная чувствительность, связанная с изменением структуры печени. Если человек полностью не исключит алкоголь из своего рациона, то в конце концов это приведет к печеночной недостаточности. К поздним осложнениям при циррозе или печеночной недостаточности относятся такие нарушения, как портальная гипертензия (высокое артериальное давление в воротной вене, обусловленное повышенным аэродинамическим сопротивлением в пораженной печени), нарушение свертываемости крови (связанное с нарушением синтеза коагулирующих факторов), асцит (сильное чувство «распертости» в брюшной полости, связанное накоплением жидкости в тканях) и другие осложнения, включая печеночную энцефалопатию и печеночно-почечный синдром. Цирроз развивается не только на почве злоупотребления алкоголем, но и под влиянием других факторов, таких, как вирусный гепатит и длительное воздействие на организм токсичных веществ, не имеющих отношения к алкоголю. На поздних стадиях цирроза печень может выглядеть также (с медицинской точки зрения), как и в начале заболевания, независимо от причины цирроза. Этот феномен получил название «общий конечный путь» заболевания. Если человек будет воздерживаться от приема алкоголя, то жировое перерождение печени остановится, а алкогольный гепатит постепенно вылечится. Что же касается поздних стадий цирроза и фиброза печени, то, как правило, произошедшие изменения уже необратимы, однако дальнейшего поражения печени можно избежать, если на протяжении длительного периода не употреблять алкоголь.
Циррозом называют позднюю стадию АБК, которая характеризуется воспалением (клеточным отеком), фиброзом (затвердением клеток) и повреждением клеточных мембран, которые препятствуют попаданию в организм различных химических токсинов; на фоне цирроза печень покрывается рубцами, после чего начинается некроз (омертвение тканей). Цирроз печени развивается у 10% - 20% хронических алкоголиков (НИПЗАА, 1993). Вероятно, алкогольный фиброз является следствием деятельности альдегида уксусной кислоты, которая стимулирует отложение коллагена в звездчатых эндотелиоцитах печени.3) Синтез оксидантов (производных НАДФН оксидазы и/или цитохрома P-450 2E1) на фоне «нагромождения» аддуктов белков альдегида уксусной кислоты приводит к повреждению клеточной мембраны. Симптомы: желтуха (пожелтение кожи), увеличение печени в размерах, а также боль в области печени и болезненная чувствительность, связанная с изменением структуры печени. Если человек полностью не исключит алкоголь из своего рациона, то в конце концов это приведет к печеночной недостаточности. К поздним осложнениям при циррозе или печеночной недостаточности относятся такие нарушения, как портальная гипертензия (высокое артериальное давление в воротной вене, обусловленное повышенным аэродинамическим сопротивлением в пораженной печени), нарушение свертываемости крови (связанное с нарушением синтеза коагулирующих факторов), асцит (сильное чувство «распертости» в брюшной полости, связанное накоплением жидкости в тканях) и другие осложнения, включая печеночную энцефалопатию и печеночно-почечный синдром. Цирроз развивается не только на почве злоупотребления алкоголем, но и под влиянием других факторов, таких, как вирусный гепатит и длительное воздействие на организм токсичных веществ, не имеющих отношения к алкоголю. На поздних стадиях цирроза печень может выглядеть также (с медицинской точки зрения), как и в начале заболевания, независимо от причины цирроза. Этот феномен получил название «общий конечный путь» заболевания. Если человек будет воздерживаться от приема алкоголя, то жировое перерождение печени остановится, а алкогольный гепатит постепенно вылечится. Что же касается поздних стадий цирроза и фиброза печени, то, как правило, произошедшие изменения уже необратимы, однако дальнейшего поражения печени можно избежать, если на протяжении длительного периода не употреблять алкоголь.
Диагностика
На ранних стадиях АБД, человек испытывает незначительный физический дискомфорт, при этом зачастую физические показатели не выходят за рамки допустимой нормы. В большинстве случаев, серьезные проявления АБД (типичные симптомы) появляются, когда заболевание уже вовсю прогрессирует. Ранние стадии АБД обычно выявляются в ходе регулярного осмотра у терапевта, когда в общем анализе крови обнаруживаются высокие показатели печеночных ферментов. Чаще всего это указывает на наличие у человека алкогольного почечного стеатоза. Биопсия печени позволяет определить тип стеатоза – микровезикулярный или макровезикулярный (воспалительный). По гистологическим показателям АБД не отличается от не связанной с приемом алкоголя жировой болезни печени. Стеатоз, как правило, проходит после прекращения приема алкоголя. Если человек продолжает употреблять алкогольные напитки, то у него повышается риск дальнейшего развития стеатоза, который в конечном счете приводит к циррозу печени. К клиническим проявлениям острого алкогольного гепатита относятся такие симптомы, как высокая температура, желтуха, гепатомегалия (увеличение печени) и (в отдельных случаях) печеночная недостаточность в комплексе с печеночной энцелопатией, варикозным кровотечением и скоплением транссудата в брюшной полости. Печень может слегка увеличиться в размерах, однако боль в брюшной полости – явление крайне редкое. Не исключено, что болезнь может протекать бессимптомно. 4)
Данные лабораторных исследований
У больных алкогольным гепатитом соотношение между аспартат-аминотрансферазой (АСТ) и аланин-аминотрансферазой (АЛТ) в сыворотке превышает допустимую норму - 2:1, что обусловлено дефицитом пиридоксал-6-фосфата, необходимого для синтеза АЛТ-фермента (при этом, концентрации АСТ и АЛТ практически всегда ниже 500). Более того, повреждение печеночной митохондрии метаболитами алкоголя приводит к высвобождению изофермента АСТ. К другим лабораторным показателям относятся: макроцитоз эритроцитов (средняя гематокритная величина > 100) и повышенная сывороточная концентрация γ-глютамил-трансферазы, алкалин-фосфотазы и билирубина. У алкоголиков уровень фолатов в крови понижен, потому что в таком состоянии они хуже всасываются кишечником, костный мозг не справляется со своей задачей (в присутствие алкоголя), а оставшиеся фолаты активно вымываются в связи с частым мочеиспусканием. Чем больше лейкоцитов синтезируется, тем сильнее поражена печень. К важным гистологическим показателям относятся так называемые тельца Мэллори , «гигантская» митохондрия, некроз клеток печени и инфильтрация нейтрофильных лейкоцитов в центральную вену печени. Тельца Мэллори, которые присутствуют в крови и при других заболеваниях, представляют собой сгустки цитокератинов, сосредоточенные в цитоплазме клеток печени; они, по сути, не вызывают поражение печени. У 70% больных алкогольным гепатитом (от слабовыраженной до умеренной формы) на момент постановки диагноза уже есть цирроз печени (который выявляется методом биопсии). 5)
Лечение
 Больным инфекционным ВГС необходимо полностью исключить алкоголь из своего рациона, иначе болезнь будет стремительно прогрессировать.
Больным инфекционным ВГС необходимо полностью исключить алкоголь из своего рациона, иначе болезнь будет стремительно прогрессировать.
Антиоксиданты
Поражение печени алкоголем связано с активным синтезом оксидантов. Поэтому врачи, придерживающиеся альтернативных методов лечения неустанно твердят, что надо принимать пищевые добавки на основе природных антиоксидантов вроде расторопши. На сегодняшний день нет убедительных доказательств того, что расторопша и прочие антиоксиданты эффективнее плацебо в плане лечения АБП. И все же ученые доказали, что S-аденозил метионин обладает гепатозащитным действием при поражении печени алкоголем. 6)
Трансплантация печени
При очень серьезном поражении печени, когда уже ничего не помогает, единственной альтернативой является трансплантация печени. К сожалению, доноров печени очень мало и, как правило, люди записываются в очередь на донорский орган, и зачастую ждать приходится очень долго. Донорская печень «приживается» лишь в том случае, если человек прекратит употребление алкоголя минимум на шесть месяцев. 7)
Диета
Больным, госпитализированным с диагнозом «декомпенсационный цирроз печени», необходимо восполнить истощенные запасы жидкости, минеральных элементов и витаминов, а также соблюдать определенные меры предосторожности при отказе от алкоголя. Кормление через зонд значительно повышает шансы больного на выживание и выздоровление. Не следует избегать употребления в пищу диетического белка, боясь, что это спровоцирует печеночную энцефалопатию, в случае которой диетологи рекомендуют принимать аминокислоты с разветвленной цепью (BCAA). На фоне цирроза зачастую возникает дефицит белка и BCAA (лейцина, изолейцина и валина). Нехватка BCAA обусловлена сывороточной гипоальбуминемией при повышенном уровне артериального аммония. В последнее время BCAA стали выпускать в гранулах, что облегчило их прием, поскольку гранулы не обладают специфическим неприятным вкусом порошковых BCAA. Несмотря на то, что по некоторым (весьма малочисленным) данным, аминокислоты с разветвленной цепью улучшают метаболические показатели печени и активно борются с печеночной энцефалопатией, этой информации недостаточно для того, чтобы с уверенностью утверждать, что прием этой отнюдь недешевой пищевой добавки вносит какие-либо существенные положительные изменения в показатели общей заболеваемости и смертности на фоне АБД. В ходе проведенных исследований было установлено, что прием BCAA людьми с алкогольным гепатитом или фульминантной печеночной недостаточностью не влияет ни на краткосрочную, ни на долгосрочную выживаемость. 8)
Кортикостероиды
В ходе тринадцати отдельных контролируемых клинических испытаний, ученые изучали влияние кортикостероидной терапии больных острым алкогольным гепатитом. И хотя пять из них показали, на фоне приема кортикостероидов улучшились показатели выживаемости (в основном, у жителей сельской местности), результаты остальных экспериментов можно расценивать по-разному. Итак, уже через 7 дней после начала приема кортикостероидов у больного нормализуется (существенно) функция печени. В целом, кортикостероиды улучшают показатели 30- и 60-дневной смертности лишь у больных острым алкогольным гепатитом (MDF> 32), при условии отсутствия желудочно-кишечного кровотечения, почечной недостаточности, обостренных инфекционных заболеваний и панкреатита. Коэффициент двухмесячной выживаемости при приеме кортикостероидов составляет порядка 80%, и все же до 40% больных умирают в течение 6 месяцев. Положительный эффект кортикостероидной терапии может длиться до 1 года. В ходе недавно проведенного исследования ученые наглядно продемонстрировали применение на практике так называемой Лилли-модели , с помощью которой определяли коэффициент шестимесячной смертности у стационарных больных (MDF =/> 32), которым на протяжении 28 дней давали преднизолон (40 г/день, перорально), либо метил-преднизолон (32 мг/день, внутривенно). У пациентов с печеночными показателями выше 0,45, согласно вышеописанной модели, коэффициент шестимесячной смертности составил 76%. Результаты исследования показали необходимость использования альтернативных методов лечения применительно к больным с печеночным индексом более 0,45; это лечение следует начать спустя неделю после начала приема кортикостероидов. Теоретически, преднизолон имеет определенные преимущества перед преднизоном, поскольку основной активный компонент метаболизируется не в печени. Преднизолон принимают по 40мг ежедневно в течение 4 недель, после чего постепенно уменьшают дозу препарата (на протяжении следующих 4 недель). И хотя в 1998 году Американский Колледж Гастроэнтерологии рекомендовал использовать кортикостероиды при лечении АБД, на практике к помощи этих лекарств прибегают довольно редко. 9)
Анти–ФНО терапия
Непосредственное участие в патогенезе АБД принимает ФНО, высокие концентрации которого обнаруживаются в крови больных алкогольным гепатитом. Анти-ФНО терапия предупреждает поражение печени у экспериментальных мышей с АБД и в настоящее время данный метод активно изучается на предмет влияния на человека. Ученые доказали, что ежедневный прием 400мг (х3 раза) пентоксифиллина (ингибитора ФНО) снижает риск развития печеночно-почечного синдрома у людей с MDF более 32. В случае пентоксифиллина, коэффициент 28-дневной смертности составил лишь 24% (в случае приема плацебо - 46%). Повышение коэффициента выживаемости связано со снижением уровня смертности (который при печеночно-почечном синдроме довольно высок). И все же пентоксифиллин не способствует значительному снижению уровня ФНО в сыворотке (по сравнению с плацебо). Лечение моно-клональными антителами к ФНО (инфликсимабом, химерным антителом , вырабатываемым клетками мышей и человека для нейтрализации растворимого ФНО-α) и этанерцептом («слитого» белка рецептора ФНО, растворимого в p75) изучается сравнительно недавно, в связи с чем эти методы пока еще «не проявили себя» в плане повышения выживаемости людей с АБД, поскольку данные клинических исследований не всегда точны и включают случаи летального исхода. 10)
Трансплантация
Несмотря на то, что в редких случаях цирроз печени вылечивается, в большинстве случаев начавшийся процесс уже не остановить. В этом случае единственной возможностью спасти человека является трансплантация (пересадка) донорской печени. В настоящее время коэффициент выживаемости после трансплантации приблизительно одинаков как для АБД, так и для поражения печени, не связанного с алкоголем. Требования к внесению больного в «трансплантационный лист» (длинную очередь из людей, ждущих донорский орган) одинаковы для всех заболеваний печени, за исключением того, что в случае АБД человек обязуется полностью отказаться от алкоголя на 6 месяцев, при этом его должен осмотреть психиатр, и человек должен посещать реабилитационный центр (как, например, «Анонимные алкоголики»). Нормативы варьируются в зависимости от центра трансплантологии. Если после внесения в «трансплантационный лист» человек опять начинает выпивать, то его сразу же исключают из списка. Повторное внесение в список возможно, но только после 3-6-месячного периода трезвости. Данных о том, как часто донорская печень приживается у больных с острым алкогольным гепатитом, крайне мало, однако, по мнению ученых, цифры те же, что и при не обостренной АБП, БП, не связанной с приемом алкоголя, и алкогольного гепатита с MDF < 32.11)
Осложнения и прогнозы на будущее
Любые прогнозы для больных с АБП делаются на основании гистологических показателей печени и таких сопутствующих факторов, как вирусный гепатит. Среди больных алкогольным гепатитом, в первый год циррозом заболевают 10–20% человек, а у 70% он развивается позже. Несмотря на прекращение приема алкоголя, лишь у 10% больных после этого нормализуются гистологические сывороточные показатели почечных ферментов. Как уже упоминалось, показатель MDF используют для прогнозирования краткосрочной смертности (к примеру, MDF ≥ 32 указывает на произвольную выживаемость в 50–65% случаев без приема кортикостероидов, тогда как MDF < 32 говорит о 90% произвольной выживаемости). Ученые пришли к выводу, что шкала Модели Конечной Стадии Заболевания Печени (МКСЗП) отличается подобной точностью прогноза 30-дневной (МКСЗП > 11) и 90-дневной (МКСЗП > 21) смертности. Цирроз печени развивается у 6–14% людей, которые употребляют более 60–80 г алкоголя в день (для мужчин) и 20 г в день (для женщин). Даже среди тех, кто ежедневно выпивает более 120 г, только у 13,5% разовьется тяжелое алкогольное заболевание печени. И, тем не менее, в 2003 году алкоголь признали третьей причиной смертности в США. По подсчетам аналитиков, ежегодно в мире от пьянства умирают 150 000 человек. 12)










