 Анаболики
Анаболики Витамины
Витамины
Содержание
Апноэ (Апноэ во сне)
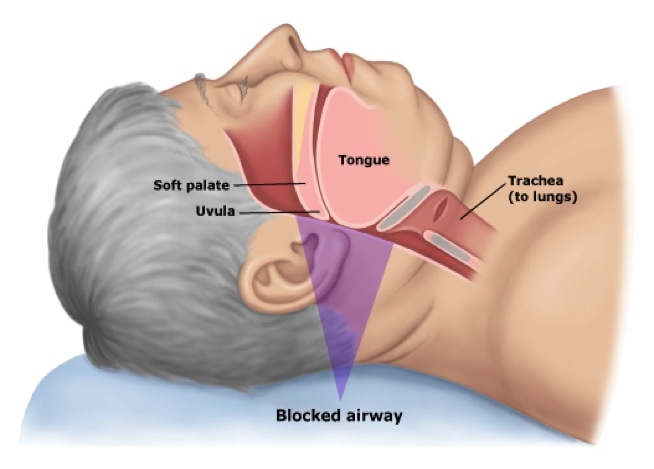 Апноэ во сне представляет собой нарушение сна, характеризующееся паузами в дыхании или случаями поверхностного или редкого дыхания во время сна. Каждая пауза в дыхании, называемая апноэ, может продолжаться от нескольких секунд до нескольких минут и может наблюдаться, в действительности, по меньшей мере 5 раз в час.1) Аналогичным образом, каждый случай ненормально поверхностного дыхания носит название гипопноэ. Апноэ во сне классифицируется как диссомния, что означает ненормальное поведение или физиологические события, происходящие во время сна. Когда дыхание прерывается, углекислый газ накапливается в кровотоке. Хеморецепторы в кровотоке демонстрируют высокий уровень углекислого газа. Головной мозг дает сигнал к пробуждению спящего человека и вдыханию воздуха. Нормальное дыхание восстанавливает уровень кислорода и человек снова погружается в сон.2) Апноэ во сне часто диагностируется с помощью тестирования сна на протяжении ночи под названием полисомнограмма, или «исследование сна». Существуют три формы апноэ во сне: центральное (CSA), обструктивное (OSA), а также комплексное, или смешанное, апноэ во сне (т.е. сочетание центрального и обструктивного), составляющие 0,4%, 84% и 15% случаев соответственно. При центральном апноэ во сне дыхание прерывается за счет отсутствия дыхательного усилия; при обструктивном апноэ дыхание прерывается за счет физической блокировки потока воздуха, а не дыхательного усилия, при этом храп является общим для обоих случаев. Согласно Национальным Институтам здравоохранения, 12 миллионов американцев страдают обструктивным апноэ во сне. Существует намного больше случаев апноэ во сне, так как люди либо не сообщают о данном состоянии, либо не знают, что они страдают ночным апноэ. Независимо от типа, субъект с апноэ во сне редко осведомлен о затрудненном дыхании, даже после пробуждения.3) Апноэ во сне признается в качестве проблемы другими, наблюдавшими за субъектом во время эпизодов, или подозревается за счет его действия на организм (осложнения). Симптомы могут наблюдаться на протяжении лет (или даже десятилетий) без идентификации, во время которых пациент может испытывать дневную сонливость и усталость, связанные с высоким уровнем нарушения сна. Апноэ во сне действует не только на взрослых, но в равной степени и на детей. Люди имеют проблемы, связанные с чрезмерной дневной сонливостью (EDS) и нарушенной концентрацией внимания. Другими словами, общее действие апноэ во сне включает дневную усталость, замедленное время реакции и расстройство зрения. Обструктивное апноэ во сне может повышать риск аварий при вождении и связанных с работой травм. Если обструктивное апноэ во сне не подвергается лечению, пациент имеет повышенный риск возникновения других проблем со здоровьем, таких как диабет. Даже летальный исход может произойти по причине невылеченного обструктивного апноэ во сне в связи с нехваткой кислорода в организме.4) Более того, обследуемые пациенты, подвергающиеся «стандартным группам испытаний», чтобы в дальнейшем определить регионы мозга, которые могут подвергаться неблагоприятному влияния апноэ во сне, включают тесты, определяющие:
Апноэ во сне представляет собой нарушение сна, характеризующееся паузами в дыхании или случаями поверхностного или редкого дыхания во время сна. Каждая пауза в дыхании, называемая апноэ, может продолжаться от нескольких секунд до нескольких минут и может наблюдаться, в действительности, по меньшей мере 5 раз в час.1) Аналогичным образом, каждый случай ненормально поверхностного дыхания носит название гипопноэ. Апноэ во сне классифицируется как диссомния, что означает ненормальное поведение или физиологические события, происходящие во время сна. Когда дыхание прерывается, углекислый газ накапливается в кровотоке. Хеморецепторы в кровотоке демонстрируют высокий уровень углекислого газа. Головной мозг дает сигнал к пробуждению спящего человека и вдыханию воздуха. Нормальное дыхание восстанавливает уровень кислорода и человек снова погружается в сон.2) Апноэ во сне часто диагностируется с помощью тестирования сна на протяжении ночи под названием полисомнограмма, или «исследование сна». Существуют три формы апноэ во сне: центральное (CSA), обструктивное (OSA), а также комплексное, или смешанное, апноэ во сне (т.е. сочетание центрального и обструктивного), составляющие 0,4%, 84% и 15% случаев соответственно. При центральном апноэ во сне дыхание прерывается за счет отсутствия дыхательного усилия; при обструктивном апноэ дыхание прерывается за счет физической блокировки потока воздуха, а не дыхательного усилия, при этом храп является общим для обоих случаев. Согласно Национальным Институтам здравоохранения, 12 миллионов американцев страдают обструктивным апноэ во сне. Существует намного больше случаев апноэ во сне, так как люди либо не сообщают о данном состоянии, либо не знают, что они страдают ночным апноэ. Независимо от типа, субъект с апноэ во сне редко осведомлен о затрудненном дыхании, даже после пробуждения.3) Апноэ во сне признается в качестве проблемы другими, наблюдавшими за субъектом во время эпизодов, или подозревается за счет его действия на организм (осложнения). Симптомы могут наблюдаться на протяжении лет (или даже десятилетий) без идентификации, во время которых пациент может испытывать дневную сонливость и усталость, связанные с высоким уровнем нарушения сна. Апноэ во сне действует не только на взрослых, но в равной степени и на детей. Люди имеют проблемы, связанные с чрезмерной дневной сонливостью (EDS) и нарушенной концентрацией внимания. Другими словами, общее действие апноэ во сне включает дневную усталость, замедленное время реакции и расстройство зрения. Обструктивное апноэ во сне может повышать риск аварий при вождении и связанных с работой травм. Если обструктивное апноэ во сне не подвергается лечению, пациент имеет повышенный риск возникновения других проблем со здоровьем, таких как диабет. Даже летальный исход может произойти по причине невылеченного обструктивного апноэ во сне в связи с нехваткой кислорода в организме.4) Более того, обследуемые пациенты, подвергающиеся «стандартным группам испытаний», чтобы в дальнейшем определить регионы мозга, которые могут подвергаться неблагоприятному влияния апноэ во сне, включают тесты, определяющие:
- «исполнительное функционирование», как пациент планирует и приступает к заданиям
- Концентрирование внимания, эффективное выполнение работы и обработка информации в состоянии пробуждения
- Использование памяти и познания.
В связи с нарушением дневного когнитивного состояния также присутствует поведенческое действие. Оно включает резкую смену настроений, агрессивность, а также снижение внимательности и энергичности. Другие симптомы апноэ во сне включают пробуждение в состоянии сонного паралича. В тяжелых случаях страх засыпать в связи с сонным параличом может вызывать бессонницу. С данным действием становится достаточно тяжело справляться, таким образом, может наблюдаться развитие депрессии. Также существуют свидетельства, что риск диабета среди страдающих тяжелым и средней тяжести апноэ во сне выше.5) Также существует надежное доказательство, что апноэ во сне может вызывать нарушение функционирования печени, в частности, жировые заболевания печени (смотри стеатоз).6) В конечном итоге, так как существует множество факторов, которые могут вызвать перечисленные выше действия, некоторые пациенты не знают о том, что они страдают от апноэ во сне, либо им поставлен неверный диагноз, либо игнорируют симптомы вовсе.
Факторы риска
Апноэ во сне действует на людей всех возрастов, включая детей. Факторы риска включают принадлежность к мужскому полу, лишний вес, ожирение или возраст более 40 лет; также факторы риска включают большой обхват шеи (более 40–43 см), увеличенные миндалины, увеличенный язык, маленькую нижнюю челюсть, гастроэзофагеальный рефлюкс, аллергии, проблемы с пазухами, история апноэ во сне в семье или искривление носовой перегородки, вызывающее закупорку носовых ходов. Алкоголь, седативные вещества и транквилизаторы также способствуют апноэ во сне за счет расслабления глотки. Курящие люди страдают апноэ во сне в три раза большей степени, чем люди, которые никогда не курили. Все перечисленные выше факторы могут способствовать обструктивному апноэ во сне. Центральное апноэ во сне в большей степени наблюдается у мужчин, в возрасте старше 65 лет, при наличии сердечно-сосудистых заболеваний, таких как фибрилляция предсердий, а также инсульт или опухоль головного мозга. Опухоли головного мозга могут ослаблять способность мозга нормально регулировать дыхание.7)
Диагностика
Диагностика апноэ во сне основана на общей оценке клинических симптомов (например, избыточная дневная сонливость и усталость) и результатов формального исследования пациента во время сна (полисомнография, или домашнее тестирование подавляемых каналов). Последнее нацелено на установление «объективного» диагностического индикатора, связанного с количеством событий апноэ на час сна (индекс апноэ-гипопноэ (AHI) или индекс дыхательной недостаточности (RDI)) и связанного с формальной пороговой величиной, ниже которой пациент считается страдающим от апноэ во сне, при этом степень тяжести апноэ во сне затем количественно определяется. Слабое обструктивное апноэ во сне (обструктивные апноэ во сне) находятся в диапазоне от 5 до 14,9 событий на час сна, обструктивное апноэ во сне средней тяжести находится в диапазоне 15–29,9 событий на час сна, при этом тяжелое обструктивное апноэ во сне означает, что пациент демонстрирует более 30 событий на час сна. Тем не менее, в связи с количеством и изменчивостью фактических симптомов и природы событий апноэ (например, гипопноэ по сравнению с апноэ, центральное по сравнению с обструктивным), различием физиологии пациентов и свойственными недостатками экспериментальных устройств и методов, данная область является предметом споров. В данном контексте определение события апноэ зависит от нескольких факторов (например, возраст пациента) и вычисления данной изменчивости посредством многокритериального принятия решения, описанного в нескольких, иногда противоречащих, рекомендациях.8) Один из примеров общепринятого определения апноэ (для взрослых) включается как минимум 10-секундный интервал между вдохами, либо с неврологическим эраузлом (3-секундный или больший сдвиг частоты ЭЭГ, зафиксированный в C3, C4, O1 или O2), либо со снижением уровня кислорода в крови в 3–4% или выше, либо эраузл и снижение уровня кислорода вместе.
Оксиметрия
Оксиметрия, которая может выполняться на протяжении ночи в доме пациента, представляет собой простейшую альтернативу формального исследования пациента во время сна (полисомнография). В одном исследовании обычная оксиметрия на протяжении ночи была достаточна чувствительна и, если она нормальная, апноэ во сне маловероятно.9) В дополнение, домашняя оксиметрия может быть в равной степени эффективна для направляющей рекомендации автоматического самоконтролируемого постоянного положительного давления в дыхательных путях.
Классификация
Обструктивное апноэ во сне
Обструктивное апноэ во сне представляет собой наиболее распространенную категорию нарушенного дыхания во сне. Мышечный тонус организма обычно расслабляется во время сна, на уровне глотки дыхательные пути человека состоят из гибких стенок мягкой ткани, которая может препятствовать дыханию во время сна. Легкое нерегулярное апноэ во сне, такое, как многие люди демонстрируют во время инфекций верхних дыхательных путей, может не быть важным, но хроническое тяжелое обструктивное апноэ во сне требует лечения для предотвращения низкого уровня кислорода в крови (гипоксемия), депривации сна и других осложнений. Субъекты с низким мышечным тонусом и мягкой тканью вокруг дыхательных путей (например, по причине ожирения) и характерными особенностями, которые сужают дыхательные пути, находятся в зоне повышенного риска возникновения обструктивного апноэ во сне. Пожилые люди в большей степени подвержены обструктивному апноэ во сне, чем молодые. Мужчины в большей мере страдают апноэ, чем женщины и дети, хотя оно и не является редким в последних двух группах. Риск обструктивного ночного апноэ растет с повышением массы тела, активным курением и возрастом. Кроме того, пациенты с диабетом или «на грани» диабета имеют в три раза больший риск обструктивного апноэ во сне. Общие симптомы включают громкий храп, беспокойный сон и сонливость в дневное время. Диагностическое тестирование включает домашнюю оксиметрию или полисомнографию в клинике сна. Некоторые способы лечения включают изменения образа жизни, такие как избегание употребления алкоголя или мышечных релаксантов, потерю веса и прекращение курения. Многие люди извлекают пользу из сна при поднятии на 30 градусов верхней части туловища или выше, как в глубоком кресле. Выполнение этого помогает предотвращать гравитационный коллапс дыхательных путей. Поперечные положения (сон на боку), как противоположность положениям лежа (сон на спине), также рекомендуется в качестве лечения апноэ во сне,10) в основном в связи с тем, что гравитационная составляющая меньше в поперечном положении. Некоторые люди извлекают пользу из различных видов ротовых устройств, таких как выдвигающая нижнюю челюсть вперед планка для удержания дыхательных путей открытыми во время сна. Постоянное положительное давление в дыхательных путях (CPAP) представляет собой наиболее эффективное средство лечения тяжелого обструктивного апноэ во сне, но ротовые устройства считаются методом первой линии, равным CPAP, в отношении слабого и умеренного апноэ во сне согласно параметрам лечения Американской академии медицины сна. Также существуют хирургические процедуры для удаления и уплотнения ткани и расширения дыхательных путей. Храп часто обнаруживается у людей с данным синдромом. Храп представляет собой бурливый звук воздуха, движущегося через рот, нос и глотку. Хотя не все храпящие демонстрируют затрудненное дыхание, храп в сочетании с другими условиями, такими как лишний вес и ожирение, демонстрирует высокий риск обнаружения обструктивного апноэ сна.11) Тем не менее, громкость храпа не говорит о тяжести обструкции. Если верхние дыхательные пути сильно блокированы, этого может быть недостаточно, чтобы движение воздуха создавало столь громкий звук. Даже самый громкий храп не означает, что субъект страдает апноэ во сне. Признак, который в большей степени свидетельствует о наступлении апноэ во сне, заключается в прекращении храпа. Другие признаки включают (но не ограничены): гиперсомнолентность, ожирение с индексом массы тела >30, большой обхват шеи (410 мм у женщин, 430 мм у мужчин), увеличенные миндалины и увеличенный язык, микрогнатию, утренние головные боли, раздражительность/перепады настроения/депрессию, сложность познания и/или запоминания и половую дисфункцию. Понятие «нарушение дыхания во сне» широко используется в Соединенных Штатах для описания полного спектра проблем с дыханием во время сна, при которых недостаточное количество воздуха достигает легких (гипопноэ и апноэ). Нарушение дыхания во сне связывается с повышенным риском сердечно-сосудистых заболеваний, инсульта, высокого кровяного давления, аритмии, диабета и автомобильных аварий из-за недосыпания.12) Когда высокое кровяное давление вызвано обструктивным апноэ во сне, оно отличается тем, по сравнению с большинством случаев высокого кровяного давления (также называется эссенциальная гипертензия), что показатели не снижаются в значительной степени, когда субъект спит. Инсульт связывается с обструктивным апноэ во сне. Было выявлено, что люди с обструктивным апноэ во сне демонстрируют потерю ткани в регионах мозга, которые способствуют сохранению памяти, таким образом, связывая обструктивное апноэ во сне с потерей памяти. Используя магнитно-резонансную томографию (МРТ), ученые обнаружили, что мамиллярные тела у страдающих апноэ во сне пациентов были приблизительно на 20 процентов меньше, в частности с левой стороны. Один из ключевых исследователей выдвинул теорию, что повторяющиеся падения уровня кислорода ведут к повреждению мозга.
Центральное апноэ во сне
При отчетливом центральном апноэ во сне или дыхании Чейна-Стокса центры регулирования дыхания головного мозга несбалансированны во время сна. Уровни в крови углекислого газа, а также неврологический механизм обратной связи, который контролирует их, не реагируют достаточно быстро для обеспечения ровной интенсивности дыхания, при этом система в целом колеблется между апноэ и гиперпноэ, даже во время бодрствования. Спящий прекращает дышать и затем начинает снова. Во время паузы в дыхании отсутствует усилие, заставляющее делать вдох: отсутствует движение грудной клетки и борьба с затрудненным дыханием. После эпизода апноэ дыхание может быть учащенным (гиперпноэ) в течение некоторого времени, что представляет собой компенсаторный механизм, чтобы выдуть отработанные газы и абсорбировать больше кислорода. Во время сна нормальный субъект находится «в состоянии покоя» до тех пор, пока сердечно-сосудистая нагрузка ограничена. У нормальных субъектов во время сна дыхание регулярное, при этом уровни кислорода и углекислого газа в кровотоке остаются постоянными. Активность дыхательного центра настолько сильна, что даже сознательные усилия для поддержки чьего-либо дыхания не превышают ее. Любое резкое падение уровня кислорода или избыток углекислого газа (даже очень маленькое) значительно стимулирует дыхательные центры головного мозга в отношении дыхания. При центральном апноэ во сне основные неврологические показатели нарушения интенсивности дыхания и неспособность передать сигнал к вдоху приводят к тому, что субъект пропускает один или более цикл дыхания. Если пауза в дыхании достаточно длительная, процентная доля циркулирующего кислорода падает ниже нормального уровня (гипоксемия), а концентрация углекислого газа поднимается выше нормального уровня (гиперкапния). В свою очередь, данные состояния гипоксии и гиперкапнии запускают дополнительное действие на организм. Клеткам головного мозга для выживания требуется постоянный уровень кислорода, и если уровень кислорода в крови слишком низкий достаточно долгое время, наблюдаются последствия в виде повреждения мозга и даже смерти. К счастью, центральное апноэ во сне более часто представляет собой хроническое состояние, которое оказывает более легкое действие, чем внезапная смерть. Точное действие состояния зависит от степени тяжести апноэ и от индивидуальных особенностей субъекта, страдающего апноэ. Некоторые примеры обсуждаются ниже, больше информации о природе состояния представлено в разделе «Клинические данные». У любого человека гипоксия и гиперкапния обладают определенным общим действием на организм. Пульс учащается, не считая таких тяжелых сопутствующих проблем с самой сердечной мышцей или автономной нервной системой, которые делают данный компенсаторный механизм невозможным. В большей степени пропускающие свет зоны организма демонстрируют синеватый или темноватый отлив из-за цианоза, который представляет собой изменение оттенка, происходящее по причине недостатка кислорода в крови («посинение»). Сверхдозы препаратов, которые являются дыхательными супрессорами (такие как героин и другие опиаты) убивают за счет ослабления активности контролирующих дыхание центров головного мозга. При центральном апноэ во сне действие сна самого по себе может свести на нет сигнал головного мозга, чтобы организм дышал.
- Нормальная активность дыхательного центра: После выдоха уровень кислорода в крови снижается, а уровень углекислого газа повышается. Обмен газов за счет глубокого вдоха свежего воздуха необходим для пополнения запаса кислорода и очищения кровотока от накопившегося углекислого газа. Рецепторы кислорода и углекислого газа в кровотоке (под названием хеморецепторы) посылают нервные импульсы в мозг, который затем передает сигнал для рефлекса открытия гортани (таким образом, что расстояние между голосовыми связками увеличивается) и движения мышц грудной клетки и диафрагмы. Данные мышцы расширяют грудную клетку таким образом, что в легких образуется частичный вакуум и воздух заполняет его.
- Физиологическое действие центрального апноэ: При центральном апноэ центральная активность дыхательного центра отсутствует, а мозг не отвечает на изменение уровней дыхательных газов в крови. Дыхание отсутствует, несмотря на нормальный сигнал к вдоху. Немедленное действие центрального апноэ во сне на организм зависит от того, насколько долго длится неспособность дышать. В худшем случае, центральное апноэ во сне может вызвать внезапную смерть. Не достигая смертельного исхода, падение уровня кислорода в крови запускает пароксизмы, даже в отсутствие эпилепсии. У людей с эпилепсией гипоксия, вызванная апноэ, может инициировать пароксизмы, которые ранее в достаточной степени контролировались лекарственными средствами.[требуется подтверждение] Другими словами, эпилепсия может стать нестабильной при наличии центрального апноэ во сне. У взрослых с ишемической болезнью сердца серьезное падение уровня кислорода в крови может вызвать стенокардию, аритмию или сердечный приступ (инфаркт миокарда). Длительное время повторяющиеся эпизоды апноэ, на протяжении месяцев и лет, могут вызывать повышение уровней углекислого газа, которые могут менять pH крови в достаточной степени, чтобы вызвать метаболический ацидоз.
Смешанное и комплексное апноэ во сне
Некоторые люди с апноэ во сне демонстрируют сочетание двух типов; его коэффициент распространенности составляет от 0,56% до 18%. Состояние обычно обнаруживается, когда обструктивное апноэ во сне подвергается лечению положительным постоянным давлением в дыхательных путях и возникает центральное апноэ во сне. Точный механизм потери активности центрального дыхательного центра во время сна при обструктивном апноэ во сне не известен, но наиболее вероятно связан с некорректными параметрами лечения положительным постоянным давлением в дыхательных путях и другими медицинскими состояниями, от которых страдает субъект.
Управление
 Лечение часто начинается с поведенческой терапии. Многие пациенты говорят об избегании алкоголя, снотворных таблеток и других седативных средств, которые могут расслабить мышцы глотки, способствуя коллапсу дыхательных путей во сне. Так как апноэ во сне безусловно хуже в положении на спине у многих пациентов (позиционное апноэ во сне), часто рекомендуется сон на боку. Возможно за счет изменений легочных запасов кислорода, сон на боку (в противоположность сну на спине) полезен при центральном апноэ во сне с дыханием Чейна-Стокса.13)
Лечение часто начинается с поведенческой терапии. Многие пациенты говорят об избегании алкоголя, снотворных таблеток и других седативных средств, которые могут расслабить мышцы глотки, способствуя коллапсу дыхательных путей во сне. Так как апноэ во сне безусловно хуже в положении на спине у многих пациентов (позиционное апноэ во сне), часто рекомендуется сон на боку. Возможно за счет изменений легочных запасов кислорода, сон на боку (в противоположность сну на спине) полезен при центральном апноэ во сне с дыханием Чейна-Стокса.13)
Положительное постоянное давление в дыхательных путях
Что касается тяжелого и средней тяжести апноэ во сне, наиболее распространенное лечение заключается в использовании устройств положительного постоянного давления в дыхательных путях (CPAP) или автоматического положительного давления в дыхательных путях (APAP). Это фиксирует дыхательные пути в открытом состоянии во время сна посредством нагнетаемого воздуха. Люди обычно надевают пластиковую маску, которая соединена гибкой трубкой с небольшим прикроватным аппаратом CPAP. Аппарат CPAP генерирует необходимое давление воздуха, поддерживая дыхательные пути открытыми во время сна. В то время как аппараты CPAP требуют, чтобы кто-то вводил требуемое давление (обычно определяется в исследовании пациента во время сна), аппарат APAP автоматически титрует давление, требуемое для минимизации апноэ и гипопноэ. Усовершенствованные модели могут нагревать и увлажнять воздух и наблюдать за дыханием пациента с целью обеспечения надлежащего лечения. Розничная цена аппаратов CPAP находится в диапазоне $300–$2000. Дополнительное оснащение CPAP включает маску, трубки и фильтры, составляющие по цене примерно $300–$800 в год. Цена аппарата CPAP может быть выше, если включено увлажнение. Увлажнение делает использование устройства более комфортным, и некоторые сообщают об облегчении побочных эффектов.14) Хотя CPAP-терапия достаточно эффективна в облегчении апноэ и менее дорогостоящая, чем другие методы лечения, некоторые пациенты находят ее чрезвычайно некомфортной. Пациенты жалуются на ощущение сдавленности, дискомфорт в грудной клетки и зуд кожи или носа. Другие побочные эффекты, которые могут демонстрировать пациенты, включают сухость во рту, сухость в носу, носовые кровотечения, воспаленные губы и десны. Многие пациенты отказываются продолжать терапию или не используют свои аппараты CPAP каждую ночь, особенно в течение долгого времени.15)
Хирургическое вмешательство
Некоторые хирургические процедуры (хирургия сна) используются для лечения апноэ во сне, хотя обычно представляют собой средства второй линии для тех, кто отказался от лечения CPAP или не получил пользы от него. Хирургическое лечение обструктивного апноэ во сне должно быть индивидуализировано в отношении всех анатомических зон обструкции.
Назальная обструкция
Часто коррекция носовых проходов требуется в дополнение к коррекции ротового прохода. Пластика носовой перегородки и операция на носовой раковине могут улучшить носовые дыхательные пути.
Фарингеальная обструкция
Тонзиллэктомия и увулопалатофарингопластика (УПФП) используются в отношении фарингеальной обструкции. Поддерживающая процедура представляет собой минимально агрессивное лечение храпа и обструктивного апноэ во сне. Данная процедура была предписана Управлением по контролю пищевых продуктов и лекарственных средств США в 2004 г. Во время этой процедуры от трех до шести или более дакроновых (материал, использующийся для постоянных швов) полосок вставляются в мягкое небо, используя модифицированный шприц и местную анестезию. В то время как изначально для процедуры была утверждена вставка трех «опор» в мягкое небо, было обнаружено, что более значительная реакция наблюдается за счет большего количества опор, что касается потенциальных кандидатов[требуется источник]. После данной недолгой и фактически безболезненной амбулаторной операции, которая обычно длится не более 30 минут, мягкое небо более устойчиво, а храп и апноэ во сне снижаются. Данная процедура распространяется на более общие случаи храпа и апноэ во сне — вибрация или коллапс мягкого неба (мягкая часть верхней части ротовой полости). Если существуют другие факторы, способствующие храпу или апноэ во сне, такие как носовые протоки и увеличенный язык, данный тип лечения должен быть объединен с другими способами лечения для большей эффективности.
Гипофарингеальная обструкция или обструкция корня языка
Смещение корня языка посредством перемещения подбородочного бугорка нижней челюсти, подвешивание языка или подвешивание гиоида (или миотомия и подвешивание гиоида или смещение гиоида) могут помочь в снижении глотки. Другие хирургические средства могут пытаться сократить или упрочнить избыточные ткани во рту или глотке; процедуры выполняются либо в кабинете врача, либо в больнице. Небольшие инъекции или другие способы лечения, в некоторых случаях серия, используются для сокращения, в то время как вставка небольших кусочков прочного пластика используется в случае хирургического вмешательства, нацеленного на укрепление ткани.
Многоуровневое хирургическое вмешательство
Стэнфорд центр за счет непревзойденных достижений в лечение нарушений сна достиг показателя эффективности лечения в 95% пациентов, страдающих апноэ во сне, за счет хирургического вмешательства. Максилло-мандибулярное смещение (MMA) считается наиболее эффективной хирургической операцией в отношении страдающих апноэ во сне пациентов, поскольку она увеличивает пространство задних дыхательных путей (PAS). Основное полезное действие операции заключается в том, что насыщение кислородом артериальной крови повышается.16) В исследовании, опубликованном в 2008 г., 93,3.% подвергнутых хирургической операции пациентов достигли адекватного уровня жизни, учитывая Функциональные результаты согласно вопроснику относительно сна (FOSQ). Хирургическое вмешательство ведет к значительному повышению общей продуктивности, социальных результатов, уровня активности, внимательности, личной жизни и общения. В целом риски хирургической операции MMA низкие: Центр нарушений сна Стэндфордского университета обнаружил 4 неудачных исхода в группе из 177 пациентов, или примерно один на 44 пациента. Тем не менее, профессионалы системы здравоохранения часто неуверенны, кто должен быть подвержен хирургической операции и когда: некоторые факторы в отношении пациента могут включать неудачное использование CPAP или аппарата; анатомия, которая затрудняет хирургическую операцию; либо значительные аномалии черепно-лицевой области, которые могут препятствовать использованию устройства.17) Максилло-мандибулярное смещение часто сочетается со смещением подбородочно-язычной мышцы, так как оба представляют собой скелетные операции при апноэ во сне.
Потенциальные осложнения
Некоторые стационарные и амбулаторные процедуры используют седативное действие. Многие препараты и агенты, использующиеся при операции для облегчения боли и подавления осознанности остаются в организме в небольших количествах на протяжении часов и даже дней после операции. У субъектов с центральным, обструктивным или смешанным апноэ во сне этих низких доз может быть достаточно для вызова опасных для жизни нарушений дыхания или коллапса дыхательных путей. Использование обезболивающих или успокоительных средств в отношении таких пациентов после операции должно быть минимизировано или избегаться. Оперирование рта и глотки, а также челюстно-лицевая хирургия и процедуры могут привести к послеоперационному распуханию слизистой оболочки рта и других зон, которые имеют отношение к дыхательным путям. Даже когда хирургическая операция направлена на улучшение дыхательных путей, например, тонзиллэктомия и аденоидэктомия или уменьшение языка, распухание может сводить к нулю некоторых действий в ранний послеоперационный период. Как только опухоль спадет и небо станет стянутым послеоперационным рубцеванием, можно заметить полное полезное действие операции. Пациенты, страдающие апноэ во сне и подвергающиеся любому медицинскому лечению, должны удостовериться, что их врач или анестезиолог проинформированы об апноэ во сне. Альтернативные и неотложные процедуры могут потребоваться для поддержки дыхательных путей пациентов с апноэ во сне.18)
Другие методы лечения
Нейростимулирование
В 2014 г. Управление по контролю за продуктами питания и лекарственными средствами США осуществило предпродажную аттестацию использования системы стимулирования верхних дыхательных путей для людей, который не могут использовать аппарат положительно постоянного давления в дыхательных путях. Система замеряет дыхание и повышает мышечный тонус задней части языка посредством отправки слабого электрического импульса таким образом, что язык не блокирует дыхательные пути.
Лекарственные средства
В отношении лекарственных средств имеются ограниченные свидетельства, но ацетазоламид «может быть принят во внимание» при лечении центрального апноэ во сне; также было обнаружено, что зольпидем и триазолам могут учитываться при лечении центрального апноэ во сне, но «только если пациент не имеет факторов риска в отношении дыхательной недостаточности». Низкие дозы кислорода также используются для лечения гипоксии, но не рекомендуются в связи с побочными эффектами.19)
Ротовые устройства
Стоматологи широкого профиля могут изготовить ротовое устройство. Ротовое устройство, носящее название выдвигающая нижнюю челюсть вперед планка, представляет собой выполненный на заказ загубник, который сдвигает нижнюю челюсть вперед и слегка открывает прикус, за счет чего открываются дыхательные пути. Терапия ротовым устройством (OAT) обычно эффективна у пациентов с легким и умеренным обструктивным апноэ во сне.20)
Эпидемиология
Когортное исследование сна в Висконсине, проведенное в 1993 г., обнаружило, что как минимум один из 15 американцев страдает от по меньшей мере умеренного апноэ во сне. Также было вычислено, что в среднем возрасте примерно девять процентов женщин и 24 процента мужчин страдают от апноэ, не диагностированного и не повергающегося лечению.21) Цена невылеченного апноэ достигает по прошествии времени вопроса здравоохранения. Было рассчитано, что в США годовая стоимость ухода за пациентом с невылеченным апноэ составляет в среднем $1336, то есть более чем в отношении субъекта без апноэ. Это может привести к $3,4 миллиардов/год дополнительных медицинских расходов. Будет ли наблюдаться экономия расходов при лечении апноэ во сне, должно быть определено.
Прогноз
Исследование 2012 г. продемонстрировало, что гипоксия (недостаточное поступление кислорода), которая характерна для апноэ во сне, способствует ангиогенезу, который повышает сосудистый и опухолевый рост, который в свою очередь ведет к в 4,8 раз более высокой смертности от рака.22)
История
 Клиническая картина этого состояния долгое время определялась как черта характера без понимания процесса болезни. Понятие «пиквикский синдром», которое иногда используется для определения синдрома, было придумано знаменитым в ранних годах XX века физиком Уильямом Ослером, который был читателем Чарльза Диккенса. Описание Джо, «тучного мальчика», в романе Диккенса Посмертные записки Пиквикского клуба представляет точную клиническую картину взрослого с синдромом обструктивного ночного апноэ. Ранние отчеты об обструктивном апноэ во сне в медицинской литературе описывают субъектов, который страдали тяжелой степенью болезни, часто сопровождавшейся тяжелой гипоксемией, гиперкапнией и застойной сердечной недостаточностью. Управление обструктивным апноэ во сне было усовершенствовано за счет появления постоянного положительного давления дыхательных путей (CPAP), впервые описанного в 1981 г. Колином Салливаном и связанного с Сиднеем, Австралия. Первые модели были громоздкими и шумными, но дизайн быстро усовершенствовался и в поздних 1980-х CPAP было широко адаптировано. Доступность эффективного лечения стимулировалась агрессивным поиском страдающих синдромом субъектов и привела к основанию сотен специализированных клиник, предназначенных для диагностики и лечения нарушений сна. Хотя было определено много типов нарушений сна, подавляющее большинство пациентов, посещающих эти центры, страдают нарушенным во сне дыханием. Днем признания апноэ во сне считается 18 апреля, принимая во внимание заслуги Колина Салливана.23)
Клиническая картина этого состояния долгое время определялась как черта характера без понимания процесса болезни. Понятие «пиквикский синдром», которое иногда используется для определения синдрома, было придумано знаменитым в ранних годах XX века физиком Уильямом Ослером, который был читателем Чарльза Диккенса. Описание Джо, «тучного мальчика», в романе Диккенса Посмертные записки Пиквикского клуба представляет точную клиническую картину взрослого с синдромом обструктивного ночного апноэ. Ранние отчеты об обструктивном апноэ во сне в медицинской литературе описывают субъектов, который страдали тяжелой степенью болезни, часто сопровождавшейся тяжелой гипоксемией, гиперкапнией и застойной сердечной недостаточностью. Управление обструктивным апноэ во сне было усовершенствовано за счет появления постоянного положительного давления дыхательных путей (CPAP), впервые описанного в 1981 г. Колином Салливаном и связанного с Сиднеем, Австралия. Первые модели были громоздкими и шумными, но дизайн быстро усовершенствовался и в поздних 1980-х CPAP было широко адаптировано. Доступность эффективного лечения стимулировалась агрессивным поиском страдающих синдромом субъектов и привела к основанию сотен специализированных клиник, предназначенных для диагностики и лечения нарушений сна. Хотя было определено много типов нарушений сна, подавляющее большинство пациентов, посещающих эти центры, страдают нарушенным во сне дыханием. Днем признания апноэ во сне считается 18 апреля, принимая во внимание заслуги Колина Салливана.23)
:Tags
Читать еще: Витилиго , Калий (хлорид калия) , Мукуна Жгучая , Сесамин , Фенилэфрин ,
Список использованной литературы:
Понравилась статья? Поделитесь ей в соцсетях:
Инструменты страницы
Боковая панель
Подпишитесь на новости
Если вы желаете быть в курсе новых материалов, которые публикуются на нашем сайте, подпишитесь на рассылку!
