Инструменты пользователя
Инструменты сайта
- Life support
- Афродизиаки
- Липолитические (жиросжигающие) средства
- Ноотропные средства
- Нейропротекторы
- Снотворные средства
- Спортивная медицина
- Гормоны и гормональные препараты
- Анаболические/андрогенные стероиды
- Пептиды
- Селективные модуляторы андрогенных рецепторов (SARM/САРМ)
- Аминокислоты
- Витамины
- Растения
- Алкалоиды
- Лечение
- Что лечим
- Анальгетические средства
- Антибиотики
- Антигистаминные препараты
- Антидепрессанты
- Антикоагулянты
- Антисептические средства
- Диуретики
- Небензодиазепины (Z-препараты)
- Нейролептики
- Препараты, применяемые при химиотерапии
- Нестероидные противовоспалительные препараты
- Противогрибковые средства
- Противокашлевые препараты
- Противоопухолевые препараты
- Противорвотные средства
- Противосудорожные средства
- Все страницы
Содержание
Болезнь Крона
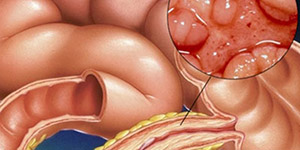 Болезнь Крона, также известная как синдром Крона и регионарный энтерит, представляет собой тип воспалительного заболевания кишечника (IBD), который может оказывать действие на любую часть желудочно-кишечного тракта от рта до ануса.1) Признаки и симптомы часто включают боль в животе, диарею (которая может быть кровавой, если воспаление тяжелое), жар и потерю веса. Другие осложнения могут наблюдаться за пределами желудочно-кишечного тракта и включают анемию, кожную сыпь, артрит, воспаление глаз и утомляемость. Кожная сыпь может быть связана с инфекциями, а также с гангренозной пиодермией или узловатой эритемой. Кишечная непроходимость также часто встречается, а страдающие болезнью обладают повышенным риском развития рака кишечника.
Болезнь Крона является следствием сочетания обусловленных окружающей средой, иммунных и бактериальных факторов у генетически предрасположенных субъектов.2) Она приводит к хроническому воспалительному заболеванию, при котором иммунная система организма атакует желудочно-кишечный тракт, возможно, ориентируясь на микробные антигены.3) В то время как болезнь Крона является связанным с иммунитетом заболеванием, она не является аутоиммунным заболеванием (при котором иммунная система не активируется организмом). Точная лежащая в основе болезни иммунная проблема не ясна; тем не менее, она может представлять собой состояние иммунодефицита.4) Около половины всех рисков связано с генетикой, при этом более чем 70 генов имеет отношение. Курильщики табака в два раза больше подвержены развитию болезни Крона, чем некурящие.5) Также она часто развивается после гастроэнтерита. Диагностика основывается на нескольких результатах, включая биопсию и внешний вид стенки кишечника, диагностическую визуализацию и описание болезни. Другие условия, который могут быть представлены, включают синдром раздраженной толстой кишки и болезнь Бехчета.
Не существует лекарственных средств или хирургических процедур, которые могли бы вылечить болезнь Крона. Средства лечения помогают в отношении симптомов, поддерживают ремиссию и предотвращают возвращение болезни. У субъектов с впервые выявленной болезнью кортикостероиды могут использоваться в течение короткого периода времени, чтобы быстро облегчить болезнь, с другими лекарственными средствами, такими как метотрексат или тиопурин, использующимися для предотвращения возврата болезни. Важной частью лечения является прекращение курения среди курящих. Один из пяти человек с заболеванием госпитализируется каждый год, при этом половина страдающих заболеванием нуждается в хирургическом вмешательстве в какой-либо момент на протяжении десяти лет. В то время как хирургическое вмешательство должно применяться по возможности как можно меньше, оно необходимо для работы с некоторыми абсцессами, постоянной кишечной непроходимостью и раковыми заболеваниями. Проверку на рак кишечника посредством колоноскопии рекомендуется проводить каждые несколько лет, начиная спустя восемь лет после начала болезни.
Болезни Крона подвержены около 3,2 из 1000 людей в Европе и Северной Америке.6) Она встречается реже в Азии и Африке. Исторически она более распространена в развитых странах.7) Показатели, тем не менее, повысились, в частности в развивающихся странах, с 1970-х годов. Воспалительные заболевания кишечника привели к 35000 смертельных исходов в 2010 г., при том страдающие болезнью Крона обладают незначительно более низкой средней продолжительностью жизни. Она имеет тенденцию начинаться в возрасте от 13 до 19 лет и от 20 до 29 лет, хотя может проявляться в любом возрасте. Мужчины и женщины подвержены болезни в равной степени. Болезнь была названа в честь гастроэнтеролога Баррила Бернарда Крона, который в 1932 г. совместно с двумя коллегами в госпитале «Маунт Синай» в Нью-Йорке описал группу пациентов с воспалением терминального отдела подвздошной кишки тонкого кишечника, зоны, наиболее часто подверженной болезни.
Болезнь Крона, также известная как синдром Крона и регионарный энтерит, представляет собой тип воспалительного заболевания кишечника (IBD), который может оказывать действие на любую часть желудочно-кишечного тракта от рта до ануса.1) Признаки и симптомы часто включают боль в животе, диарею (которая может быть кровавой, если воспаление тяжелое), жар и потерю веса. Другие осложнения могут наблюдаться за пределами желудочно-кишечного тракта и включают анемию, кожную сыпь, артрит, воспаление глаз и утомляемость. Кожная сыпь может быть связана с инфекциями, а также с гангренозной пиодермией или узловатой эритемой. Кишечная непроходимость также часто встречается, а страдающие болезнью обладают повышенным риском развития рака кишечника.
Болезнь Крона является следствием сочетания обусловленных окружающей средой, иммунных и бактериальных факторов у генетически предрасположенных субъектов.2) Она приводит к хроническому воспалительному заболеванию, при котором иммунная система организма атакует желудочно-кишечный тракт, возможно, ориентируясь на микробные антигены.3) В то время как болезнь Крона является связанным с иммунитетом заболеванием, она не является аутоиммунным заболеванием (при котором иммунная система не активируется организмом). Точная лежащая в основе болезни иммунная проблема не ясна; тем не менее, она может представлять собой состояние иммунодефицита.4) Около половины всех рисков связано с генетикой, при этом более чем 70 генов имеет отношение. Курильщики табака в два раза больше подвержены развитию болезни Крона, чем некурящие.5) Также она часто развивается после гастроэнтерита. Диагностика основывается на нескольких результатах, включая биопсию и внешний вид стенки кишечника, диагностическую визуализацию и описание болезни. Другие условия, который могут быть представлены, включают синдром раздраженной толстой кишки и болезнь Бехчета.
Не существует лекарственных средств или хирургических процедур, которые могли бы вылечить болезнь Крона. Средства лечения помогают в отношении симптомов, поддерживают ремиссию и предотвращают возвращение болезни. У субъектов с впервые выявленной болезнью кортикостероиды могут использоваться в течение короткого периода времени, чтобы быстро облегчить болезнь, с другими лекарственными средствами, такими как метотрексат или тиопурин, использующимися для предотвращения возврата болезни. Важной частью лечения является прекращение курения среди курящих. Один из пяти человек с заболеванием госпитализируется каждый год, при этом половина страдающих заболеванием нуждается в хирургическом вмешательстве в какой-либо момент на протяжении десяти лет. В то время как хирургическое вмешательство должно применяться по возможности как можно меньше, оно необходимо для работы с некоторыми абсцессами, постоянной кишечной непроходимостью и раковыми заболеваниями. Проверку на рак кишечника посредством колоноскопии рекомендуется проводить каждые несколько лет, начиная спустя восемь лет после начала болезни.
Болезни Крона подвержены около 3,2 из 1000 людей в Европе и Северной Америке.6) Она встречается реже в Азии и Африке. Исторически она более распространена в развитых странах.7) Показатели, тем не менее, повысились, в частности в развивающихся странах, с 1970-х годов. Воспалительные заболевания кишечника привели к 35000 смертельных исходов в 2010 г., при том страдающие болезнью Крона обладают незначительно более низкой средней продолжительностью жизни. Она имеет тенденцию начинаться в возрасте от 13 до 19 лет и от 20 до 29 лет, хотя может проявляться в любом возрасте. Мужчины и женщины подвержены болезни в равной степени. Болезнь была названа в честь гастроэнтеролога Баррила Бернарда Крона, который в 1932 г. совместно с двумя коллегами в госпитале «Маунт Синай» в Нью-Йорке описал группу пациентов с воспалением терминального отдела подвздошной кишки тонкого кишечника, зоны, наиболее часто подверженной болезни.
Признаки и симптомы
Желудочно-кишечные
Многие люди с болезнью Крона демонстрируют симптомы за несколько лет до диагноза.8) Обычный возраст дебюта находится в диапазоне от 15 до 30 лет, но болезнь может развиться в любом возрасте. По причине «очаговой» природы желудочно-кишечного заболевания и охвата вовлеченных тканей, первоначальные симптомы могут быть более трудно различимы, чем при язвенном колите. Люди с болезнью Крона демонстрируют постоянные периоды повторного проявления обострений и ремиссии.9) Боль в животе может быть первоначальным симптомом болезни Крона. Она часто сопровождается диареей, особенно у тех, кто подвергался хирургической операции. Диарея может быть кровавой. Природа диареи при болезни Крона зависит от вовлеченной части тонкого или толстого кишечника. Илеит обычно вызывает большой объем водянистого кала. Колит может вызывать меньший объем кала с большей частотой дефекаций. Консистенция кала может меняться от твердой до водянистой. В тяжелых случаях субъект может иметь более чем 20 дефекаций в день и может просыпаться ночью с целью дефекации.10) Видимая кровь в кале в меньшей степени встречается при болезни Крона, чем при язвенном колите, но может наблюдаться в условиях колита Крона. Кровавые дефекации обычно появляются и исчезают, при этом кал может быть светло- или темно-красным по цвету. В условиях тяжелого колита Крона кровотечение может быть обильным. Метеоризм и вздутие живота также могут сопровождать кишечный дискомфорт. Симптомы, вызываемые стенозом кишечника, также часто встречаются при болезни Крона. Боль в животе часто является наиболее тяжелой в зонах кишечника, поверженных стенозу. Упорная рвота и тошнота могут свидетельствовать о стенозе в результате непроходимости тонкого кишечника или заболевания, затрагивающего желудок, пилорус или двенадцатиперстную кишку. Хотя сходство больше в отношении язвенного колита, болезнь Крона также может связываться с первичным склерозирующим холангитом, типом воспаления желчевыводящих путей.11) Перианальный дискомфорт также может быть характерен для болезни Крона. Зуд или боль около ануса могут свидетельствовать о воспалении, образовании свища или абсцесса около анальной зоны или анальной трещине. Перианальные мягкие бородавки также широко распространены при болезни Крона. Непроизвольный стул может сопровождать перианальную болезнь Крона. Что касается противоположного конца желудочно-кишечного тракта, ротовая полость может быть подвержена незаживающим язвам (афтозные язвы). В редких случаях пищевод и желудок могут быть охвачены болезнью Крона. Это может вызывать симптомы, включающие затрудненное глотание (дисфагию), верхнюю боль в животе и рвоту.
Системные
Болезнь Крона, как и многие другие воспалительные заболевания, может вызывать различные системные симптомы. Среди детей широко распространено нарушение роста. У многих детей впервые диагностированная болезнь Крона основывается на неспособности поддерживать рост. Так как она часто может проявлять во время скачка роста при половом созревании, до 30% детей с болезнью Крона могут демонстрировать замедление роста. Также может наблюдаться жар, хотя температура выше 38,5 ˚C (101,3 ˚F) встречается редко, не считая осложнения в виде абсцесса. Среди пожилых субъектов болезнь Крона может проявляться в виде потери веса, обычно связанной со снижением количества потребления пищи, поскольку субъекты с кишечными симптомами за счет болезни Крона часто чувствуют себя лучше, когда не едят, и могут терять аппетит. Люди с обширным заболеванием тонкого кишечника также могут демонстрировать нарушение всасывания углеводов или жиров, что в дальнейшем может усиливать потерю веса.12)
Внекишечные
В дополнение к системным и желудочно-кишечным симптомам, болезнь Крона может оказывать действие на многие другие системы органов. Воспаление внутренней стороны глаза, известное как увеит, может вызывать нечеткое зрение и глазную боль, в особенности под воздействием света (светобоязнь). Воспаление также может включать белую долю глаза (склера), такое состояние называется эписклерит.13) Эписклерит и увеит могут привести к потере зрения, если не будут вылечены. Болезнь Крона, которая воздействует на подвздошную кишку, может вызывать повышенный риск желчных камней. Это связано со снижением рассасывания желчных кислот в подвздошной кишке и тем, что желчные кислоты выводятся со стулом. Как результат, соотношение холестерин/желчь повышается в желчном пузыре, что приводит к повышению риска возникновения желчных камней.14) Болезнь Крона ассоциируется с типом ревматологического заболевания, известного как серонегативная спондилоартропия. Данная группа заболеваний характеризуется воспалением одного или более суставов (артрит) или мышечных прикреплений (энтезит). Артрит при болезни Крона может быть подразделен на два типа. Первый тип воздействует в большей степени на опорные суставы, такие как коленные (наиболее часто), бедренные, плечевые, запястья или локти. Второй тип симметрично включает пять или более мелких суставов рук и ступни. Артрит также может распространяться на остистый отросток, что ведет к анкилозирующему спондилиту, если вовлечен весь остистый отросток, либо к простому сакроилеиту, если вовлечено только крестцово-подвздошное сочленение. Симптомы артрита включают болезненность, теплоту, вздутие, анкилоз и потерю подвижности или функции сустава. Болезнь Крона также может воздействовать на кожу, кровь и эндокринную систему. Наиболее часто встречающийся тип кожного проявления, узловатая эритема, представлен как выпуклые, мягкие красные узлы, обычно возникающие на голенях. Узловатая эритема связана с воспалением подкожной основы и характеризуется септальным панникулитом. Другое кожное заболевание, гангренозная пиодермия, обычно представляет собой болезненный, приводящий к изъязвлению, узелок. Болезнь Крона также повышает риск тромбов; болезненное опухание голени может быть признаком тромбоза глубоких вен, в то время как затрудненное дыхание может быть следствием эмболии легких. Аутоиммунная гемолитическая анемия, состояние, при котором иммунная система атакует красные кровяные клетки, также широко распространена при болезни Крона и может вызывать утомляемость, бледный вид и другие симптомы, характерные для анемии. Утолщение концевых фаланг пальцев, деформация пальцев, также может быть следствием болезни Крона. В конечном итоге, болезнь Крона повышает риск остеопороза, или истончения костей. Субъекты с остеопорозом имеют повышенный риск переломов костей.15) Люди с болезнью Крона часто страдают от анемии в связи с дефицитом витамина B12, фолата, железа или в связи с анемией хронических заболеваний.16) Наиболее часто встречается связанная с дефицитом железа анемия в результате хронической кровопотери, пониженным потреблением пищи и постоянным воспалением, которые повышают уровень гепсидина, ограничивая абсорбцию железа в двенадцатиперстной кишке. Так как болезнь Крона наиболее часто воздействует на терминальный отел подвздошной кишки, где абсорбируется комплекс B12/гастромукопротеид, может наблюдаться дефицит витамина B12. Это широко распространено после хирургической операции по удалению подвздошной кишки. Вовлеченность двенадцатиперстной кишки и тонкой кишки может нарушать абсорбцию многих других питательных веществ, включая фолат. Если болезнь Крона воздействует на желудок, выработка гастромукопротеида может быть снижена. Болезнь Крона также может вызывать неврологические осложнения (сообщается до 15%). Наиболее распространенными из них являются пароксизмы, инсульт, миопатия, периферическая невропатия, головная боль и депрессия.17) Страдающие болезнью Крона люди часто имеют проблемы с синдромом избыточного бактериального роста, который имеет сходные симптомы. В полости рта страдающих болезнью Крона людей может развиться хейлитовая гранулематоза и другие формы ротолицевого гранулематоза, вегетирующего гнойного стоматита, рецидивирующего афтозного стоматита, десквамативного глоссита и мигрирующего стоматита с большей встречаемостью, чем у остального населения.
Причины
В то время как точная причина не известна, болезнь Крона предположительно связана с сочетанием факторов окружающей среды и генетической предрасположенности. Болезнь Крона представляет собой первое генетическое комплексное заболевание, в котором связь между генетическими факторами риска и иммунной системой читается существенной составляющей. Каждый отдельный риск мутации вносит небольшой вклад в общий риск болезни Крона (приблизительно 1:200). Генетические данные, а также прямая оценка иммунитета, свидетельствуют о нарушении функции врожденной иммунной системы. С этой точки зрения, хроническое воспаление болезни Крона вызывается в том случае, когда адаптивная иммунная система пытается компенсировать дефицит врожденной иммунной системы.18)
Генетика
Болезнь Крона также имеет генетическую составляющую.19) По этой причине сибсы страдающих болезнью Крона людей в 30 раз в большей степени повержены развитию болезни Крона, чем остальное население. Первая мутация, связанная с болезнью Крона, была сдвигом рамки считывания в гене NOD2 (также известен как ген CARD15), в результате открытия точечных мутаций.20) Свыше тридцати генов связывается с болезнью Крона; биологическая функция присуща большинству и них. К примеру, одна связывается с мутацией в гене XBP1, который имеет отношение к пути реакции несвернутых белков эндоплазматического ретикулума. Другие в достаточной степени описанные гены, которые повышают риск развития болезни Крона, включают ATG16L1, IL23R, IRGM и SLC11A1. Существует значительный параллелизм между локусами подверженности воспалительным заболеваниям кишечника и микобактериальными инфекциями.21)
Иммунная система
 Существовало преобладающее мнение, что болезнь Крона представляет собой аутоиммунное заболевание первичных T-клеток, тем не менее, новая теория предполагает, что болезнь Крона возникает в результате нарушения врожденного иммунитета. Более поздние гипотезы описывают нарушенную секрецию цитокинов макрофагами, что способствует нарушению врожденного иммунитета и ведет к подкрепляющей вызванной микробами воспалительной реакции в толстом кишечнике, где высока бактериальная нагрузка.22) Другая теория заключается в том, что воспаление Крона вызвано сверхактивной реакцией Th1 и Th17 цитокинов.
В 2007 г. было обнаружено, что ген ATG16L1 имеет отношение к болезни Крона, что может вызывать аутофагию и ослаблять способность организма атаковать инвазивные бактерии. Другое исследование сделало предположение, что иммунная система человека обычно развивается за счет присутствия паразитов внутри организма, и что отсутствие таковых, связанное с современными стандартами гигиены, ослабляет иммунную систему. Тестовым субъектам были введены вредоносные паразиты, что вызвало положительную реакцию.
Существовало преобладающее мнение, что болезнь Крона представляет собой аутоиммунное заболевание первичных T-клеток, тем не менее, новая теория предполагает, что болезнь Крона возникает в результате нарушения врожденного иммунитета. Более поздние гипотезы описывают нарушенную секрецию цитокинов макрофагами, что способствует нарушению врожденного иммунитета и ведет к подкрепляющей вызванной микробами воспалительной реакции в толстом кишечнике, где высока бактериальная нагрузка.22) Другая теория заключается в том, что воспаление Крона вызвано сверхактивной реакцией Th1 и Th17 цитокинов.
В 2007 г. было обнаружено, что ген ATG16L1 имеет отношение к болезни Крона, что может вызывать аутофагию и ослаблять способность организма атаковать инвазивные бактерии. Другое исследование сделало предположение, что иммунная система человека обычно развивается за счет присутствия паразитов внутри организма, и что отсутствие таковых, связанное с современными стандартами гигиены, ослабляет иммунную систему. Тестовым субъектам были введены вредоносные паразиты, что вызвало положительную реакцию.
Микробы
Современные взгляды заключаются в том, что микроорганизмы пользуются преимуществом их хозяев ослаблять мукозальный слой и неспособностью очистить стенки кишечника от бактерий, что является симптомами болезни Крона.23) В тканях обнаружены различные штаммы, при этом различные результаты в отношении терапии антибиотиками и устойчивость свидетельствуют, что болезнь Крона не является одним заболеванием, но группой заболеваний, связанных с различными патогенами. Несколько исследований свидетельствуют о причинной роли микобактерии авиум подвида паратуберкулез (MAP), которая вызывает сходное заболевание, болезнь Джона, у крупного рогатого скота. NOD2, ген, имеющий отношение к генетической предрасположенности к болезни Крона, связывается со сниженным уничтожением MAP за счет сниженного врожденного и адаптивного иммунитета у хозяина и иммунных реакций, необходимых для контроля внутренних микобактериальных инфекций. Макрофаги, инфицированные жизнеспособными MAP, связываются с высокой выработкой ФНО-α.24) Другие исследования приводят связь энтероадерентной кишечной палочки с болезнью. Адерент-инвазивная кишечная палочка (AIEC) более широко распространена у людей с болезнью Крона и 25) обладает способностью вырабатывать устойчивые биопленки по сравнению с не-AIEC штаммами, связывается с высокой адгезией и индексами проникновения в нейтрофилы и способностью блокировать аутофагию на аутолизосомальной стадии, что дает возможность внутриклеточного выживания бактерий и вызывает воспаление. Воспаление ведет к пролиферации AIEC и дисбиозу в подвздошной кишке независимо от генотипа. Штаммы AIEC избыточно размножаются в макрофагах, вызывая секрецию достаточно больших количеств ФНО-α.26) Исследования на мышах свидетельствуют, что некоторые симптомы болезни Крона, язвенного колита и синдрома раздраженной толстой кишки имеют одинаковые основополагающие причины. Образцы биопсии, взятые из толстого кишечника всех трех групп пациентов, демонстрируют повышенный уровень серин-протеазы. Экспериментальное введение серин-протеазы мышам вызывает обширную боль, связанную с синдромом раздраженной толстой кишки, а также колит, который связан со всеми тремя заболеваниями. Региональные и временные изменения данных болезней вытекают из изменений, связанных с инфицированием протозойным бластоцистисом.27) Гипотеза «холодильной цепи» заключается в том, что психротрофные бактерии, такие как виды иерсиния и листерия, способствуют заболеванию. Статистическая взаимосвязь была обнаружена между внедрением использования замораживания в Соединенных Штатах и различных частях Европы и подъемом заболевания.28) Существует явная связь между болезнью Крона, микобактериями, другими патогенными бактериями и генетическими маркерами.29) У многих субъектов генетические факторы предрасполагают к микобактерии авиум подвида паратуберкулез. Данные бактерии вырабатывают маннины, которые защищают их самих и другие бактерии от фагоцитоза, что вызывает множество вторичных инфекций. Все же данная связь между конкретными типами бактерий и болезнью Крона остается неясной.
Факторы окружающей среды
Повышенная встречаемость болезни Крона в промышленно развитых странах свидетельствует о составляющей, связанной окружающей средой. Болезнь Крона связывается с повышенным потреблением животного белка, молочного белка и повышенным соотношением омега-6 и омега-3 полиненасыщенных жирных кислот. Субъекты, употребляющие растительный белок, демонстрируют более низкую встречаемость болезни Крона. Потребление рыбьего белка не связано с заболеванием. Курение повышает риск возвращения активного заболевания (вспышки). Прием гормональных средств контрацепции в соединенных штатах в 1960-х связывается с резким повышением встречаемости, и одна гипотеза заключается в том, что данные препараты действуют на пищеварительный тракт способами, сходными с курением. Изотретионин связывается с болезнью Крона.30) Хотя стресс, как заявляется, в некоторых случаях усиливает болезнь Крона, не существует конкретных доказательств в пользу данного заявления. Пищевые микрочастицы, подобные обнаруженным в зубной пасте, исследовались в отношении оказываемого действия на иммунную систему, но они не потреблялись в больших количествах пациентами с болезнью Крона.
Патофизиология
Во время колоноскопии, биопсии толстого кишечника часто берутся для подтверждения диагноза. Определенные характерные особенности патологии подсказывают наличие болезни Крона; они демонстрируют трансмуральный паттерн воспаления, означающий, что воспаление может охватывать полную глубину кишечной стенки. Язвообразование представляет собой результат, наблюдаемый при высокоактивной болезни. Обычно наблюдается резкий переход между не подверженной воздействию тканью и язвой – характерный признак, известный как сегментарное поражение. Под микроскопом биопсии подверженного воздействию толстого кишечника могут демонстрировать мукозальное воспаление, характеризующееся очаговой инфильтрацией нейтрофилов, типа воспалительных клеток, в эпителий. Это обычно наблюдается зоне, лежащей выше лимфоидных агрегатов. Данные нейтрофилы, наряду с мононуклеарными клетками, могут проникать в железистые полости, вызывая воспаление (криптит) или абсцесс (абсцесс железистой ткани). Гранулемы, агрегаты производных макрофагов, известные как гигантские клетки, обнаруживаются в 50% случаев и наиболее характерны для болезни Крона. Гранулемы болезни Крона не демонстрируют «творожистый некроз», напоминающий сыр внешний вид, при микроскопическом наблюдении характеристик гранулемы, связанной с инфекциями, такими как туберкулез. Биопсии также могут демонстрировать хроническое мукозальное повреждение как свидетельство затупления кишечных ворсинок, атипичного разветвления железистых полостей и изменения типа ткани (метаплазия). Один из примеров такой метаплазии, метаплазия клеток Панета, включает распространение клеток Панета (обычно обнаруживаются в тонком кишечнике и являются ключевым регулятором кишечной микробиоты) в другие части желудочно-кишечного тракта.31)
Диагностика
Диагностика болезни Крона в некоторых случаях может быть трудной, часто требуется множество тестов для содействия врачам в определении диагноза. Даже за счет полной группы тестов может быть невозможно установить болезнь Крона с полной достоверностью; колоноскопия приблизительно на 70% эффективна в диагностировании заболевания, при этом последующие тесты менее эффективны. Заболевание тонкого кишечника в частности трудно поддается диагностике, так как традиционная колоноскопия дает доступ только к толстому кишечнику и нижним отделам тонкого кишечника; использование капсульной эндоскопии32) способствует эндоскопической диагностике. Многоядерные гигантские клетки, распространенный результат поражений болезни Крона, не так часто встречаются при поражениях блестящим лишаем.
Классификация
Болезнь Кона представляет собой отдельный тип воспалительных заболеваний кишечника (IBD). Обычно проявляется в желудочно-кишечном тракте и может быть распределена по категориям в зависимости от региона пищеварительного тракта, подверженного воздействию. Заболевание подвздошной кишки (последняя часть тонкого кишечника, которая соединяется с толстым кишечником) и толстого кишечника, подвздошно-ободочная болезнь Крона охватывают пятьдесят процентов случаев. Илеит Крона проявляется только в подвздошной кишке и охватывает тридцать процентов случаев, в то время как колит Крона, относящийся к толстому кишечнику, охватывает оставшиеся двадцать процентов случаев и может быть с трудом отличен от язвенного колита. Гастродуоденальная болезнь Крона вызывает воспаление в желудке и первом отделе тонкого кишечника, носящем название двенадцатиперстная кишка. Еюноилеит вызывает неравномерные очаги воспалении в верхней половине тонкого кишечника, носящей название тощая кишка. Заболевание может атаковать любую часть пищеварительного тракта от рта до ануса. Тем не менее, подверженные заболеванию объекты редко выходят за рамки данных трех классификаций, когда заболевание обнаруживается в других зонах. Болезнь Крона также может распределяться по категориям в зависимости от поведения болезни, то есть как она прогрессирует. Это распределение официально зафиксировано в венской классификации болезней.33) Существует три категории развития болезни Крона: образование стриктур, проникновение и воспаление. Образующая стриктуры болезнь, ограниченная кишечником, может вызывать непроходимость кишечника или изменения толщины фекалий. Проникающая болезнь создает атипичные проходы (фистулы) между кишечником и другими структурами, такими как кожа. Воспалительное заболевание (или не образующее стриктуры, непроникающее заболевание) вызывает воспаление без образования стриктур или фистул.
Эндоскопия
Колоноскопия представляет собой наилучший тест для постановки диагноза болезни Крона, так как дает возможность непосредственной визуализации толстого кишечника и терминального отдела подвздошной кишки, определяя паттерн поражения болезнью. Время от времени колоноскоп может передвигаться за терминальный отдел подвздошной кишки, но это варьируется от человека к человеку. Во время процедуры гастроэнтеролог также может выполнить биопсию, взяв небольшие образцы ткани для лабораторного анализа, который может помочь подтвердить диагноз. Так как 30% случаев болезни Крона включают только подвздошную кишку, канюляция терминального отдела подвздошной кишки необходима для установки диагноза. Результаты в виде очагового распространения болезни с вовлечением толстого кишечника или подвздошной кишки, но не прямой кишки, свидетельствуют о болезни Крона, как и другие эндоскопические признаки. Полезность капсульной эндоскопии в этом отношении, тем не менее, все же не определена.34) Напоминающий «булыжник» внешний вид наблюдается приблизительно в 40% случаев болезни Крона в результате колоноскопии, представляя зоны язвообразования отдельно от узких зон здоровой ткани.
Рентгенологические тесты
Пассаж бария по тонкой кишке может свидетельствовать о болезни Крона и полезен в случае, когда болезнь включает только тонкий кишечник. Поскольку колоноскопия и гастроскопия дают возможность непосредственной визуализации только терминального отела подвздошной кишки и начала двенадцатиперстной кишки, они не могут использоваться для исследования оставшейся части тонкого кишечника. В результате, просвечивание пассажа бария, при котором вводится взвесь сульфата бария и спустя некоторое время получаются рентгеновские изображения кишечника, полезно для определения воспаления и сужения тонкого кишечника.35) Бариевая клизма, при которой барий вводится в прямую кишку, а рентгеноскопия используется для визуализации кишечника, редко используется в киническом исследовании болезни Крона в связи с появлением колоноскопии. Она остается полезной для определения анатомических патологических изменений, когда стриктуры толстого кишечника слишком малы для колоноскопии, либо для обнаружения кишечных фистул (в данном случае должен создаваться контраст за счет йодатных веществ). Сканограммы КТ и МРТ полезны для исследования тонкого кишечника в рамках протоколов субаквального промывания кишечника. Они также полезны для обследования внутрибрюшинных осложнений болезни Крона, таких как абсцессы, непроходимость тонкого кишечника или фистулы. Магнитно-резонансная томография (МРТ) представляет собой другое средство для получения изображений тонкого кишечника, а также поиска осложнений, хотя является более дорогостоящей и менее общедоступной.36)
Анализы крови
 Общий анализ крови может обнаружить анемию, которая часто является следствием кровопотери, ведущей к дефициту железа (микроцитарная анемия), или дефицита витамина B12 (макроцитарная анемия), обычно вызываемого заболеванием подвздошной кишки, нарушающим абсорбцию витамина B12. Редко может наблюдаться аутоиммунный гемолиз. Уровень ферритина может помочь в оценке дефицита железа, способствующего анемии. Скорость оседания эритроцитов (СОЭ) и C-реактивный белок помогают оценить степень воспаления, которая важна, поскольку ферритин также может повышаться при воспалении. Уровень железа в сыворотке, общая железосвязывающая способность и насыщение трансферрина могут более легко интерпретироваться при воспалении. Анемия хронических заболеваний приводит к нормоцитарной анемии. Другие причины анемии включают лекарственные средства, применяющиеся в лечении воспалительных заболеваний кишечника, такие как азатиоприн, который может вести к цитопении, и сульфасалазин, который может вызывать дефицит фолата. Тестирование в отношении антител пекарских дрожжей (ASCA) и антинейтрофильных цитоплазматических антител (ANCA) используется для установления воспалительных заболеваний кишечника и отделения болезни Крона от язвенного колита. Более того, повышенное количество и уровень серологически выявляемых антител, таких как ASCA, антиламинарибиозид [Glc(β1,3)Glb(β); ALCA], антихитобиозид [GlcNAc(β1,4)GlcNAc(β); ACCA], антиманнобиозид [ман(α1,3)ман(α)AMCA], антиламинарин [Glc(β1,3)3n(Glc(β1,6)n; anti-L] и антихитин [GlcNAc(β1,4)n; анти-C], связывается с поведением болезни и хирургической операцией и может способствовать прогнозу болезни Крона.37)
Общий анализ крови может обнаружить анемию, которая часто является следствием кровопотери, ведущей к дефициту железа (микроцитарная анемия), или дефицита витамина B12 (макроцитарная анемия), обычно вызываемого заболеванием подвздошной кишки, нарушающим абсорбцию витамина B12. Редко может наблюдаться аутоиммунный гемолиз. Уровень ферритина может помочь в оценке дефицита железа, способствующего анемии. Скорость оседания эритроцитов (СОЭ) и C-реактивный белок помогают оценить степень воспаления, которая важна, поскольку ферритин также может повышаться при воспалении. Уровень железа в сыворотке, общая железосвязывающая способность и насыщение трансферрина могут более легко интерпретироваться при воспалении. Анемия хронических заболеваний приводит к нормоцитарной анемии. Другие причины анемии включают лекарственные средства, применяющиеся в лечении воспалительных заболеваний кишечника, такие как азатиоприн, который может вести к цитопении, и сульфасалазин, который может вызывать дефицит фолата. Тестирование в отношении антител пекарских дрожжей (ASCA) и антинейтрофильных цитоплазматических антител (ANCA) используется для установления воспалительных заболеваний кишечника и отделения болезни Крона от язвенного колита. Более того, повышенное количество и уровень серологически выявляемых антител, таких как ASCA, антиламинарибиозид [Glc(β1,3)Glb(β); ALCA], антихитобиозид [GlcNAc(β1,4)GlcNAc(β); ACCA], антиманнобиозид [ман(α1,3)ман(α)AMCA], антиламинарин [Glc(β1,3)3n(Glc(β1,6)n; anti-L] и антихитин [GlcNAc(β1,4)n; анти-C], связывается с поведением болезни и хирургической операцией и может способствовать прогнозу болезни Крона.37)
Сравнение с язвенным колитом
Наиболее распространенное заболевание, которое подражает симптомам болезни Крона, представляет собой язвенный колит, так как оба являются воспалительными заболеваниями кишечника, которые воздействуют на толстый кишечник со схожими симптомами. Важно различать данные заболевания, поскольку курс течения болезней и способы лечения могут отличаться. В некоторых случаях, тем не менее, невозможно установить разницу, в случае чего болезнь классифицируется как недифференцированный колит.
Управление
Лечения болезни Крона не существует, а ремиссия может быть невозможна или может достигаться спустя долгое время. В случаях, когда ремиссия возможна, повторное проявление можно предотвратить, а симптомы контролируются с помощью лекарственных средств, образа жизни и изменений потребления пищи, изменений в пищевых привычках (есть в меньших количествах более часто), снижения стресса, умеренной активности и нагрузки. Хирургическое вмешательство в целом противопоказано и не предотвращает ремиссию. Контролируемая надлежащим образом болезнь Крона может не ограничивать в значительной степени повседневную жизнь. Лечение болезни Крона возможно только когда симптомы активны и включает скорее лечение острой проблемы, чем поддержание ремиссии.
Изменение образа жизни
Определенные изменения образа жизни могут облегчать симптомы, включая коррекцию диеты, элементную диету, правильное поддержание водного баланса в организме и отказ от курения. Курение может усиливать болезнь Крона; рекомендуется прекращение. Употребление меньшего количества пищи более часто вместо приема большого количества также может быть полезным при плохом аппетите. Для управления симптомами следует принимать сбалансированную пищу с надлежащим контролем порций. Утомляемость может быть ослаблена регулярной нагрузкой, здоровой пищей и достаточным количеством сна. Дневник питания может помочь в определении продуктов питания, которые запускают симптомы. Некоторые люди должны придерживаться диеты с низким содержанием пищевого волокна для управления симптомами, особенно если волокнистые продукты питания вызывают симптомы. Некоторое облегчение наблюдается при устранении казеина (белок, обнаружимый в коровьем молоке) и глютена (белок, обнаружимый в пшенице, ржи и ячмене) из рациона. Люди могут иметь непереносимость определенной пищи (не аллергическая реакция).
Лекарственные средства
При неотложном лечении используются лекарственные средства для лечения любых инфекций (обычно антибиотики) и снижения воспаления (обычно аминосалицилатовые противовоспалительные препараты и кортикостероиды). Когда симптомы находятся в стадии ремиссии, лечение переходит к поддержанию с целью избегания возвращения симптомов. Длительное использование кортикостероидов обладает значительными побочными эффектами; в результате этого, они, как правило, не применяются в долговременном лечении. Альтернативы включают аминосалицилаты в отдельности, хотя только меньшая часть их способна обеспечивать лечение, при этом многие требуют иммуносупрессорные препараты. Также было обнаружено, что антибиотики изменяют кишечную флору, и их непрерывное использование может давать риск чрезмерного быстрого роста таких патогенов как Клостридиум диффициле.38) Лекарственные средства, использующиеся для лечения симптомов болезни Крона, включают лекарственные формы 5-аминосалициловой кислоты (5-ASA), преднизон, иммуностимуляторы, такие как азатиоприн (принимается в качестве пропрепарата для 6-меркаптопурина), метотрексат, инфликсимаб, адалимумаб, цертолизумаб и натализумаб. Гидрокортизон следует использовать при серьезных проявлениях болезни Крона. Постепенная кровопотеря из желудочно-кишечного тракта, а также хроническое воспаление часто приводят к анемии, при этом профессионалы рекомендуют ежедневно следить за этим.39) Адекватный контроль болезни обычно облегчает анемию хронических заболеваний, но дефицит железа может требовать лечения с помощью добавок железа. Рекомендации изменчивы относительно того, как следует принимать железо. Некоторые рекомендуют парентеральное железо в качестве лечение первой линии, так как оно действует быстрее, дает меньшее число желудочно-кишечных побочных эффектов и не подвергается действию воспаления, снижающего кишечную абсорбцию. Другие рекомендации советуют пероральный прием железа в качестве лечения первой линии с парентеральным приемом железа для тех, кто не откликается на пероральный прием, так как железо для перорального приема значительно дешевле. Все согласны, что тяжелую анемию (гемоглобин ниже 10 г/дл) следует лечить парентеральным железом. Переливание крови следует применять для тех, кто нестабилен в сердечно-сосудистом отношении, в связи со сравнительно низким профилем безопасности, отсутствием долгосрочной эффективности и стоимостью.
Хирургическое вмешательство
Болезнь Крона не может быть вылечена хирургической операцией, хотя она используется в случае частичной или полной блокировки кишечника. Хирургическое вмешательство также может потребоваться при осложнениях, таких как обструкции, фистулы или абсцессы, либо если болезнь не откликается на лекарственные препараты. После первой хирургической операции болезнь Крона обычно проявляется в месте удаления, но, тем не менее, может появляться и в других местах. После удаления наращивается рубцовая ткань, которая может вызывать стриктуры, образующиеся, когда кишечник становится слишком маленьким, чтобы давать возможность экскрементам с легкостью проходить через него, что может вести к блокированию. После первого иссечения следующее может потребоваться в течение пяти лет. Что касается пациентов с обструкцией в связи со стриктурой, два средства лечения представлены пластикой стриктуры и удалением части кишечника. Не имеется статистической значимости между пластикой стриктуры в отдельности против пластики стриктуры и удаления в случаях вовлечения двенадцатиперстной кишки. В этих случаях доли повторной операции составляли 31% и 27% соответственно, свидетельствуя, что пластика стриктуры является безопасным и эффективным лечением для отдельных людей в вовлеченностью двенадцатиперстной кишки.40) Послеоперационное повторное проявление болезни Крона встречается сравнительно часто. Повреждения Крона часто обнаруживаются в месте удаления кишечника. Шов (или анастомоз) после хирургической операции может проверяться, обычно во время колоноскопии, при этом оценивается активность болезни. «Шкала Рутгирта» представляет собой эндоскопическую систему оценки послеоперационного повторного проявления болезни Крона. Меньшие повреждения соотносятся с меньшим баллом по шкале. Основываясь на шкале оценки, могут быть разработаны планы лечения с целью дать пациенту лучшую возможность управлении повторным проявлением болезни.41) Синдром короткого кишечника (SBS, также синдром укороченной тонкой кишки или просто короткий кишечник) является следствием хирургического удаления части тонкого кишечника. Обычно он развивается у тех пациентов, у которых была удалена половина или больше тонкого кишечника. Диарея представляет собой основной симптом, но другие симптомы могут включать потерю веса, судороги, вздутие и изжогу. Синдром короткого кишечника подвергается лечению с помощью изменений рациона, внутривенного питания, витаминных и минеральных добавок, а также лекарственный препаратов. Хологенная диарея представляет собой другое осложнение в результате хирургического вмешательства при болезни Крона, при котором удален терминальный отдел подвздошной кишки. Это ведет к развитию чрезмерно водянистой диареи. Обычно это связано предположительно с неспособностью подвздошной кишки реабсорбировать желчные кислоты после удаления терминального отдела подвздошной кишки, что считается первым типом малабсорбции желчных кислот. В некоторых случаях синдрома короткого кишечника может приниматься во внимание операция по трансплантации кишечника; хотя число трансплантационных центров, предлагающих данную процедуру, достаточно мало, процедура также несет высокий риск в связи с возможностью инфекции и отторжения трансплантированного кишечника.
Альтернативная медицина
Более половины страдающих болезнью Крона людей пробует комплементарную или альтернативную терапию. Такое лечение включает диеты, пробиотики, рыбий жир и другие растительные и пищевые добавки. Некоторые ученые считают, что требуется больше исследований с целью провести границу между эффективными способами лечения и «псевдо» терапиями, которые могут быть неэффективны.
- Акупунктура используется для лечения воспалительных заболеваний кишечника в Китае, при этом наиболее часто применяется в Западном обществе. Имеется недостаточно доказательств для рекомендации применения акупунктуры. Акупунктура также повышает риск инфекции.
- Гомеопатия часто используется в Германии в качестве средства лечения болезни Крона, хотя не существует клинических исследований, демонстрирующих ее эффективность.42)
Прогнозирование
Болезнь Крона представляет собой хроническое состояние, которое не лечится. Она характеризуется периодами улучшения, следующими за эпизодами обострения исмптомов. При лечении большинство людей достигают здорового веса, при этом доля смертности от болезни сравнительно низкая. Она может меняться от доброкачественной до достаточно тяжелой, при этом страдающие болезнью Крона люди могут демонстрировать всего лишь один эпизод или продолжительные симптомы. Для болезни обычно характерно повторное проявление, хотя у некоторых людей она может не проявляться в течение лет и десятилетий. Большинство людей с болезнью Крона ведут обычную жизнь. Тем не менее, болезнь Крона связывается с несущественным повышением риска карциномы тонкого кишечника и колоректальной карциномы (рак кишечника).43)
Осложнения
Болезнь Крона может вести к тяжелым механическим осложнениям в пределах кишечника, включая обструкцию, фистулы и абсцессы. Обструкция обычно возникает из стриктур или спаек, которые сужают полость, блокируя прохождение содержимого кишечника. Фистула может развиться между двумя петлями кишечника, между кишечником и мочевым пузырем, между кишечником и вагиной, а также между кишечником и кожей. Абсцессы покрывают комплексы инфекций, которые могут проявляться в брюшной или перианальной зоне. Болезнь Крона обуславливает 10% мочепузырно-кишечных фистул, а также представляет собой наиболее распространенную причину подвздошно-пузырных фистул. Болезнь Крона также повышает риск возникновения рака в зоне воспаления. К примеру, субъекты с болезнью Крона, охватывающей тонкий кишечник, находятся в группе повышенного риска рака тонкого кишечника. Аналогичным образом, люди с колитом Крона имеют относительный риск в 5,6 в отношении развития рака толстого кишечника. Обследование на рак толстого кишечника посредством колоноскопии рекомендуется всем, кто страдал колитом Крона за последние восемь лет. Некоторые исследования свидетельствуют о роли хемозащиты в предотвращении колоректального рака при болезни Крона, охватывающей толстый кишечник; сообщалось о двух агентах, препаратах фолат и мезаламин.44) Страдающие болезнью Крона субъекты находятся в группе риска недостаточности питания по многим причинам, включающим снижение потребления пищи и малабсорбцию. Риск повышается в результате удаления тонкого кишечника. Таким субъектам может потребоваться пероральный прием добавок с целью повышения потребления калорий, либо, в тяжелых случаях, полное парентеральное питание (TPN). Большинство людей со средней тяжести и тяжелой болезнью Крона обращаются к диетологу для помощи в отношении питания. Наиболее существенные осложнения болезни Крона, включая обструкцию кишечника, абсцессы, свободную перфорацию и кровоизлияние, в редких случаях могут быть фатальны. Болезнь Крона может представлять проблему во время беременности, при этом некоторые лекарственные препараты могут давать побочные действия для плода или матери. Рекомендуется консультация акушера-гинеколога и гастроэнтеролога в отношении болезни Крона и принятие предупредительных мер в отношении всех лекарственных препаратов. В некоторых случаях во время беременности наступает ремиссия. Некоторые лекарственные препараты также снижают количество семени или неблагоприятно влияют на репродуктивную функцию мужчин.45)
Эпидемиология
Процентная доля страдающих болезнью Крона людей была определена для Норвегии и Соединенных Штатов Америки и составляет от 6 до 7,1:100000. Американский фонд болезни Крона и колита приводит приблизительный показатель в 149:100000; Национальный центр исследования здоровья приводит цифру в от 28 до 199 на 100000.46) Болезнь Крона более распространена в северных странах, при этом более высокие показатели наблюдаются в северных регионах данных стран. Встречаемость болезни Крона предположительно равна в Европе, но ниже в Азии и Африке. Также наблюдается повышенная встречаемость у Евреев Ашкенази и курильщиков.47) Болезнь Крона наиболее часто возникает у людей в возрасте от 13 до 19 лет и от 20 до 29 лет, а также у людей в возрасте от 50 лет вплоть до 70 лет. Она редко диагностируется в раннем детстве. Обычно более сильно воздействует на девочек, чем на мальчиков. Тем не менее, всего лишь незначительно большее число женщин, чем мужчин, страдает болезнью Крона. Родители, сибсы или дети людей с болезнью Крона в от 3 до 20 раз в большей степени подвержены развитию болезни. Исследования близнецов обнаружили, что если один имеет болезнь Крона, существует 55% шанс, что другой также страдает заболеванием.48)
История
 Воспалительные заболевания кишечника были описаны Джованни Батиста Моргагни (1682–1771) и шотландским врачом Т. Кеннеди Дальзиелем в 1913 г.
Терминальный илеит был впервые описан польским хирургом Антонио Лесниовски в 1904 г., хотя он не был окончательно отличен от туберкулеза кишечника. В Польше болезнь до сих пор носит название болезнь Крона-Лесниовски. Баррил Бернард Крон, американский гастроэнтеролог госпиталя «Маунт Синай» Нью-Йорка, описал четырнадцать случаев в 1932 г. и подал их в Американскую медицинскую ассоциацию под названием «Терминальный илеит: новая нозологическая единица». Позднее в этом году он совместно с коллегами Леоном Гинзбургом и Гордоном Оппенгеймером опубликовал серию случаев как «Регионарный илеит: патологическая и нозологическая единица». Тем не менее, в связи с предшествованием слова Крон по алфавиту, позже заболевание стало известно в мировой литературе как болезнь Крона.
Воспалительные заболевания кишечника были описаны Джованни Батиста Моргагни (1682–1771) и шотландским врачом Т. Кеннеди Дальзиелем в 1913 г.
Терминальный илеит был впервые описан польским хирургом Антонио Лесниовски в 1904 г., хотя он не был окончательно отличен от туберкулеза кишечника. В Польше болезнь до сих пор носит название болезнь Крона-Лесниовски. Баррил Бернард Крон, американский гастроэнтеролог госпиталя «Маунт Синай» Нью-Йорка, описал четырнадцать случаев в 1932 г. и подал их в Американскую медицинскую ассоциацию под названием «Терминальный илеит: новая нозологическая единица». Позднее в этом году он совместно с коллегами Леоном Гинзбургом и Гордоном Оппенгеймером опубликовал серию случаев как «Регионарный илеит: патологическая и нозологическая единица». Тем не менее, в связи с предшествованием слова Крон по алфавиту, позже заболевание стало известно в мировой литературе как болезнь Крона.
Исследования
Некоторые свидетельства поддерживают гипотезу, что бактерия Микобактерия авиум подвид паратуберкулез (MAP) представляет собой причину болезни Крона (смотри также болезнь Джона). Как результат, исследователи рассматривают уничтожение MAP в качестве терапевтического средства. Лечение MAP с использованием антибиотиков исследовалось, и были получены неопределенные результаты, но ориентировочно благоприятные.49) Также исследовалась вакцинация против MAP. Вакцина против MAP эффективна у мышей и крупного рогатого скота, инфицированного MAP, без явных побочных действий. Относительно исследований на людях ожидается решение. Текущие исследования используют гельминтную терапию или нематод для лечения болезни Крона и других (невирусных) аутоиммунных заболеваний, дающие многообещающие результаты. Несколько доклинических исследований свидетельствуют, что активация каннабиноидных рецепторов CB1 и CB2 обладает биологическими функциями в отношении желудочно-кишечного тракта. Активация рецепторов CB1 и CB2 у животных обладает сильным противовоспалительным действием. Каннабиноиды и/или модулирование эндоканнабиноидной системы представляют собой ранее не известные терапевтические средства для лечения множества желудочно-кишечных заболеваний, включая воспалительные заболевания кишечника, подобные болезни Крона. Отсутствуют надежные доказательства, что талидомид или леналидомид полезны в отношении запуска или подержания ремиссии.50)
:Tags
Читать еще: Дигидроэрготамин , Индиплон , Мапротилин (Людиомил) , Цирроз печени , Шалфей лекарственный ,










